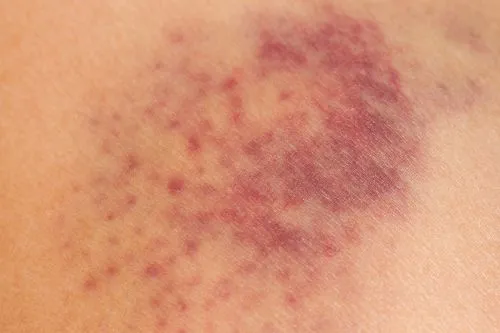
Кровоизлияния на коже в виде сыпи в медицине называют петехиями. С этим явлением сталкиваются люди всех возрастов. В большинстве случаев причин для беспокойства нет. Кожа в месте появления пятен не болит и не воспаляется. Однако иногда лучше пройти обследование, чтобы понять истинную природу реакции организма.
Гематома
Скопление сгустков крови или жидкости в мягких тканях тела, вызванное разрывом кровеносных сосудов, называется гематомой. Наиболее распространенной формой является обычный синяк. Однако этот термин охватывает и гораздо более серьезные и сложные случаи, которые нельзя оставлять без специализированной помощи. Вытекающая из кровеносного сосуда кровь раздражает окружающие ткани, вызывая боль, отек тканей и другие признаки воспаления. Гематома также давит на близлежащие ткани или органы, что может привести к развитию осложнений.
Основной причиной гематом являются ушибы, которые представляют собой закрытые повреждения мягких тканей после удара или падения. Сильный удар вызывает разрыв стенок мелких кровеносных сосудов и вытекание крови из рваной раны в подкожную клетчатку, мягкие ткани или полости тела. Гематомы могут возникать в различных частях тела — конечностях, туловище и даже голове. Помимо ушибов, гематомы могут быть вызваны сильным сдавливанием и травмой тканей в результате вывихов или переломов.
Небольшие синяки обычно не требуют лечения и проходят сами по себе в течение нескольких дней. При обширных синяках существует риск инфицирования и нагноения. Гематомы чаще возникают в младших возрастных группах — у детей, подростков и молодых взрослых, которые особенно физически активны. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки и нарушениями свертываемости крови.
Почему гематома меняет цвет
Врачи различают три различные фазы, через которые должна пройти гематома, прежде чем она полностью исчезнет. Для каждой из этих форм характерен определенный цвет кожи, через который гематома становится заметной.
- Появление синяка. Сразу после ушиба мягких тканей ощущается резкая боль, участок кожи в поврежденном месте становится багрово-красным и напухает из-за отека тканей, затем красный цвет постепенно сменяется синим. Красный цвет придают эритроциты, содержащие большое количество гемоглобина. Спустя несколько часов гемоглобин начинает разрушаться, и место ушиба синеет. Из-за отека и воспаления ткани в поврежденном месте повышается температура.
- Позеленение. Спустя два-три дня отек и температура уменьшаются, состояние тканей более-менее нормализуется, однако сохраняются незначительные болевые ощущения при надавливании. Синий оттенок кожи понемногу переходит в зеленоватый цвет.
- Пожелтение. Примерно к пятому дню отек полностью проходит, остатки гемоглобина распадаются и выводятся из тканей. Место ушиба становится желтоватым, затем приобретает обычный цвет.
Видимые симптомы гематомы лучше всего проявляются, когда кровь сосредоточена в подкожной клетчатке. Однако если тромб образуется в более глубоких слоях мягких тканей, внешне может наблюдаться лишь небольшая, но болезненная припухлость. Такие образования гораздо опаснее, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Точный диагноз заболевания может поставить только врач. Не откладывайте консультацию — звоните по телефону +7 (495) 775-73-60.
Виды повреждений
Чем быстрее образуется гематома, тем труднее от нее оправиться. Травмы этого типа подразделяются на:
- легкие, развивающиеся в течение суток, сопровождающиеся слабыми болезненными ощущениями и не требующим специального лечения;
- средней тяжести, для появления которых требуется не более 5-6 часов, сопровождающиеся заметной припухлостью и болью, ухудшающие двигательную функцию конечности;
- тяжелые, образующиеся в течение 2 часов после ушиба, сопровождающиеся нарушением функций конечности, острой болью и заметной припухлостью.
Умеренные и тяжелые гематомы следует лечить под наблюдением врача, чтобы исключить любые негативные последствия травмы.
Помимо тяжести травмы, существуют и другие критерии классификации гематом:
- по глубине расположения – под кожей, под слизистой оболочкой, в толще мышечной ткани, под фасцией и т.д.;
- по состоянию разлитой крови – несвернувшиеся (свежие), свернувшиеся и лизированные (заполненные старой кровью, которая не способна к свертыванию);
- по характеру распространения крови – диффузные (кровь пропитывает ткань и быстро распространяется), полостные (кровь скапливается в полости между тканями) и осумкованные (с течением времени полость, заполненная кровью, окружается «сумкой» из соединительной ткани);
- по состоянию сосуда – пульсирующие (кровь свободно выливается из сосуда и втекает обратно) и непульсирующие (разрыв сосуда быстро запечатывается тромбом).
Гематома почти всегда представляет опасность для здоровья, поэтому сразу после травмы следует обратиться к врачу для лечения последствий.
Геморрагии в месте инъекции
Это местные кровотечения, возникающие при внутримышечных и подкожных инъекциях. При внутривенных инъекциях они могут возникнуть при проколе вены. Тяжесть местного кровотечения зависит от многих факторов: вводимого препарата, ширины иглы и навыков медицинского работника, выполняющего процедуру.
Влияет также индивидуальное состояние организма и способность тканей к регенерации. Внутримышечные инъекции вызывают большее кровотечение, чем подкожные, поскольку мышечная ткань более васкуляризирована. Кровотечение обычно исчезает само по себе через некоторое время, но в отдельных случаях может быть назначена заместительная терапия или прием водорастворимых препаратов.
Геморрагии желудка
Они характеризуются выделением крови в области желудка. Он может указывать на коррозийный геморрагический гастрит и некоторые другие заболевания желудка. Она часто сопровождается различными изменениями слизистой оболочки желудка, которые могут быть воспалительными или эрозивными. Причины этого внутримышечного кровотечения разнообразны. Признаки включают учащенное сердцебиение, недомогание, головокружение, тошноту, иногда повышение температуры и потерю аппетита. Очень характерным симптомом является рвота, напоминающая кофейную гущу. Лечение заключается в применении адсорбентов, седативных средств, анальгетиков и антибиотиков. Необходимо строго соблюдать предписанную диету.
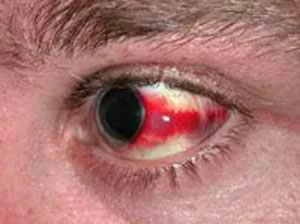
Причиной обычно является сильное и длительное переутомление, вызванное нагрузкой на глазные сосуды при выполнении мелких, напряженных работ. Обычно это безболезненно, но у человека возникает ощущение, что перед ним появляются цветные или темные фигуры, сливающиеся, расходящиеся, постоянно меняющие форму и мешающие видеть. Для профилактики врачи рекомендуют принимать витамин С, который размягчает стенки артерий. Не рекомендуется резко сгибаться, наоборот, нужно стараться больше отдыхать. Существует множество народных средств для лечения глазного кровотечения, которые могут быть эффективны в менее тяжелых случаях. Однако если кровотечения из глаз регулярные и сильные, следует обратиться к офтальмологу. Кроме того, при любой травме головы, вызывающей боль или кровотечение в области глаз, необходимо немедленно обратиться к врачу.
Довольно редкое и серьезное осложнение, возникающее после операций на глазах при катаракте и других заболеваниях. Она может начаться во время операции, но обычно развивается на ранних стадиях послеоперационного периода. При этом типе кровоизлияния повреждаются задние цилиарные артерии. Гипертония, атеросклероз и глазная гипертензия считаются предрасполагающими факторами для этого типа кровоизлияния. Поэтому эти данные необходимо учитывать при подготовке пациента к операции. Это сопровождается тошнотой, рвотой, сильной болью в глазах и головной болью. В особо тяжелых случаях содержимое глаза может быть вытеснено из раны давлением крови. Меры борьбы включают дренирование крови через разрез в склере. Кроме того, после операции рана должна быть закрыта как можно быстрее и плотнее.
Это дренаж крови в субарахноидальное пространство. Наиболее распространенной причиной этого состояния является разрыв аневризмы. Она сопровождается внезапной острой головной болью, часто со слабостью или потерей сознания. Менингизм и гидроцефалия не являются редкостью. Диагноз ставится на основании результатов компьютерной томографии и исследования спинномозговой жидкости. Лечение состоит из нейрохирургии и симптоматического лечения в специализированных клиниках.
Различные виды кровоизлияний выглядят довольно устрашающе на фотографиях, в чем вы можете убедиться, если поищете в Интернете. Не думайте, что это просто синяк, который пройдет сам по себе. Хотя некоторые кровотечения не требуют лечения, есть и очень опасные кровотечения, которые, если их не лечить, могут привести к ряду проблем со здоровьем в будущем.
Невылеченное кровотечение может спровоцировать различные внутренние воспалительные процессы, способствовать развитию инфекций в организме и привести к самым непредсказуемым и тяжелым последствиям. Помимо всех прочих осложнений, может возникнуть бесплодие — один из самых печальных диагнозов для человека. По этой причине лучше не пускать его на самотек, а обратиться к врачу.
Автор: Мария Зотова, редактор портала Probirka
Общие сведения
Кровоизлияния в сетчатку являются важным офтальмологическим диагностическим признаком системных сосудистых заболеваний, гематологических расстройств, травм и гипоксии. Чаще всего патология встречается у новорожденных и людей старше 40 лет. Согласно статистике, кровоизлияние в сетчатку диагностируется у 6-20% недоношенных детей, чаще всего после нормальных родов. Высокая заболеваемость у пациентов среднего и пожилого возраста обусловлена развитием вариабельной сосудистой патологии.
Причины
Причинными факторами являются любые состояния, которые приводят к повышению проницаемости стенки сосудов сетчатки или к их разрыву. Они могут быть травматическими, являться результатом заболеваний крови, сетчатки или системных заболеваний. Основными причинами кровоизлияний в сетчатку считаются следующие:
- Травматические повреждения. К нарушению целостности сосудистой стенки и кровотечению приводят черепно-мозговые травмы, повреждения глаза. У новорожденных ведущей причиной выступает полученная перинатальная травма в связи с осложненными родами. У младенцев повреждения возникают при повторяющемся резком встряхивании, приводящем к травме ускорения-замедления.
- Заболевания глаза. На стадии неоваскуляризации при хориоретинальной дистрофии кровотечения происходят из вновь образующихся сосудов. Излитие крови возникает при разрыве макроаневризмы сетчатки. Глаукома, увеит, опухоль орбиты вызывают нарушение венозного оттока. Окклюзия центральной вены приводит к диффузному интраретинальному кровотечению, окклюзия ветвей — к секторальному поражению.
- Сосудистая патология. Включает патологические изменения сосудов, возникшие вследствие системных заболеваний. Микроангиопатии сетчатки развиваются на фоне длительно протекающей гипертонической болезни, сахарного диабета, системной красной волчанки. Поражения сосудистой стенки приводит к увеличению ее проницаемости с образованием петехий в окружающих тканях.
- Заболевания крови. Причиной геморрагии может стать тромбоцитопения, полицитемия, серповидно-клеточная анемия. Вариабельные по форме ретинальные кровоизлияния относятся к одним из наиболее часто наблюдаемых признаков острого лейкоза, отмечается у 20-50% пациентов с лейкемией.
- Инфекционные процессы. Длительно протекающие инфекции обуславливают интоксикацию организма бактериальными токсинами, продуктами их распада, что влечет патологическую сосудистую проницаемость с кровоизлиянием в сетчатку. Например, инфекционный эндокардит в ряде случаев сопровождается появлением геморрагических пятен Рота.
- Физические нагрузки. Интенсивные занятия спортом, потуги в родах, крик, сильный кашель приводят к повышению внутрибрюшного и внутригрудного давления. Следствием является резкий подъем давления в артериях сетчатки глаза, приводящий к разрыву артериол с кровоизлиянием.
Патогенез
Тракция стекловидного тела считается наиболее вероятным механизмом травматического кровоизлияния. Кровоизлияние может быть вызвано переполнением вены из-за нарушения венозного дренажа из глаза. Переполненная кровь сдавливает светочувствительные нейроны, их отростки и глиальные клетки, вызывая функциональные и морфологические патологические изменения. Дисфункция, повреждение и гибель нейронов приводят к нарушению зрительной функции в пораженной области.
Может произойти отслоение сетчатки, что приведет к утечке крови и необратимой потере зрения. Повторные кровоизлияния приводят к отложению гемосидерина, который вызывает нарушения обмена веществ и повреждение нейронов. Степень нарушения зрения зависит от размера кровоизлияния.
Морфологические изменения в сетчатке представляют собой очаги разного размера и цвета. Наблюдается геморрагическое пропитывание сетчатки, образование гематом, микрогематом и петехий. Свежие кровоизлияния бывают красного, темно-красного, пурпурного цвета. Отложения гемосидерина отображаются в виде желтых пятен, а участки мертвой нервной ткани и рубцы окрашиваются в белый цвет.
Основные виды петехий при различных заболеваниях
Менингит
Менингит проявляется в виде геморрагической сыпи с астероидными и бледными элементами. Это ранний симптом заболевания, появляющийся в первые часы — 24 часа и очень быстро распространяющийся по организму. Петехии располагаются на бедрах, голенях, ягодицах, ногах и нижней части живота. Они имеют везикулу в центре и часто сливаются, образуя обширные экхимозы, которые впоследствии часто некротизируются.
Гонорея
При гонорее высыпания располагаются на конечностях, над крупными суставами. Они напоминают пустулы с геморрагическим содержимым и связаны с характерными клиническими симптомами — признаками поражения мочевыводящих путей, ануса и глотки.
Стафилококковая инфекция
Стафилококковая инфекция проявляется гнойными петехиями, в которых при осмотре обнаруживается скопление грамположительных кокков. При стафилококковом сепсисе проницаемость сосудистых стенок повышается из-за воздействия микробных токсинов. Кровоизлияния в виде петехий возникают на коже, слизистой оболочке полости рта и склере.
Аутоиммунные заболевания, васкулиты
При аутоиммунных заболеваниях петехиальная сыпь появляется на руках и ногах, причем множественные петехии появляются через 2-4 дня. Они сопровождаются признаками синдрома отравления: Лихорадка, недомогание, артралгия и недомогание. Петехии исчезают через несколько дней, оставляя пигментированные участки и чешуйки.
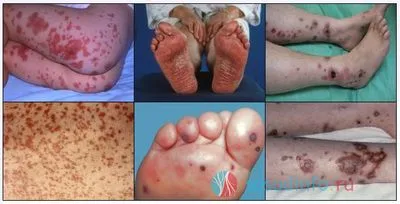
Кровотечения при различных васкулитах
Петехиальная сыпь при геморрагическом васкулите сопровождается поражением суставов и болями в животе. Чаще всего поражаются крупные суставы ног — голеностопные или коленные. Боль в эпигастральной области слабая и без явных признаков несварения желудка. В тяжелых случаях наблюдаются внезапные, сильные, коликообразные боли в животе, сопровождающиеся диареей, рвотой и лихорадкой.
Болезнь Шамберга
Болезнь Шамберга — это гемосидероз кожи, вызванный аутоиммунным воспалением кожных капилляров. На коже пациентов появляются маленькие точки, как будто их проткнули иглой. Сначала точки выглядят коричневыми или загорелыми, но затем становятся светлее и со временем исчезают. Высыпания появляются симметрично на теле, но морфологически отличаются друг от друга. Это происходит из-за одновременного появления на коже свежих и несвежих элементов. Заболевание имеет доброкачественное течение, так как поражаются только капилляры кожи. Мужчины более восприимчивы к этому заболеванию. Петехии появляются на верхней и нижней частях ног и различаются по размеру и неровному контуру.
Энтеровирусная инфекция
Энтеровирусная инфекция проявляется лихорадкой, мышечными болями, отеком менингитов, герпетической ангиной и желудочно-кишечными дисфункциями. После появления на коже петехиальной сыпи состояние пациента заметно улучшается, температура тела нормализуется. Сыпь появляется в течение одного дня. Она появляется на лице и туловище и бесследно исчезает к концу второго дня.
Диагностика петехиальной сыпи включает в себя регистрацию симптомов, осмотр пациента, лабораторные исследования и диагностические тесты:
- Коагулограмма,
- Общий анализ крови,
- Биопсия костного мозга.
Диагностика и лечение
Спонтанно возникающие петехии, не сопровождающиеся клиническими симптомами, проходят самостоятельно и не требуют специального лечения. Однако у людей, не страдающих этим заболеванием, необходимо провести обследование, чтобы убедиться, что кровотечение не вызвано другой причиной.
- Если причиной петехиальной сыпи стала травма, поможет холодный компресс. Он уменьшит воспаление и предотвратит дальнейшее распространение высыпаний. Для этого лед заворачивают в полотенце и прикладывают к пораженной области на 15 минут.
- При инфекционном процессе больным назначают большие дозы антибиотиков с учетом чувствительности выделенных микробов. Проводят противовирусную, иммуностимулирующую, дезинтоксикационную, сенсибилизирующую и симптоматическую терапию.
- Если петехиальная сыпь имеет аллергическое происхождение, устраняют аллерген и проводят десенсибилизацию. При выраженном зуде назначают антигистаминные препараты – «Супрастин», «Зодак», «Зиртек».
- При системных аутоиммунных патологиях назначают десенсибилизирующие препараты, кортикостероиды, сосудоуплотняющие лекарственные средства – «Аскорбиновая кислота», «Кальция хлорид», «Рутин». Курс лечения длительный – 4-8 недель.
- Общеукрепляющая терапия ослабленных больных заключается в назначении витаминов группы К, Р, С, экстракта печени, переливании эритроцитарной массы или крови, введении глобулинов.
Классификация и стадии развития желудочно-кишечного кровотечения
Желудочно-кишечные кровотечения классифицируются по различным признакам.
Они различаются в зависимости от их локализации:
- кровотечение из верхних отделов пищеварительного тракта (пищевода, желудка и двенадцатиперстной кишки) — около 90 % случаев;
- кровотечение из тонкой кишки — менее 1 % случаев;
- кровотечение из нижних отделов пищеварительного тракта (толстой и прямой кишки) — около 10 % случаев.
Он отличается от клинического курса:
- активное (продолжающееся) кровотечение;
- остановившееся кровотечение.
Это может быть связано с опухолью:
- массивным (профузным);
- малым (минимальным).
Он характеризуется своей природой:
- острое кровотечение;
- хроническое кровотечение (скрытое, оккультное).
Он может быть язвенным или неязвенным с точки зрения этиологии (причины) и первичным или рецидивирующим с точки зрения частоты.
Существует три степени тяжести, т.е. объем кровопотери:
- лёгкую (не превышает 400 мл);
- среднюю;
- тяжёлую.
При слабом кровотечении пациент может не замечать легкой тошноты, сухости во рту, слабости и обморока, пока его не вырвет кровью. При легком кровотечении может быть также черный, гнойный стул.
При умеренном или сильном кровотечении или повторном кровотечении у пациента быстро появляются симптомы острой анемии: внезапная слабость, тошнота, бледность кожи, потливость, шум в ушах, мерцание перед глазами, учащенный пульс, снижение артериального давления, головокружение и обморок. Пациент становится вялым, апатичным, количество мочи уменьшается. Все эти признаки могут проявляться даже до кровавой рвоты или мелены 2 5 .
Осложнения желудочно-кишечного кровотечения
Желудочно-кишечное кровотечение может привести к следующему:
- постгеморрагической анемии;
- геморрагическому шоку;
- острой почечной недостаточности.
Постгеморрагическая анемия — это состояние организма после кровоизлияния, при котором содержание гемоглобина в крови снижается.
Гемоглобин — это белок, который содержит железо. Он является основным компонентом эритроцитов, которые отвечают за перенос кислорода к тканям и удаление из них углекислого газа. В норме общее содержание гемоглобина (Hb) и объем эритроцитов не опускаются ниже 130 г/л у мужчин и 120 г/л у женщин. Когда уровень гемоглобина снижается, страдает газообмен. Чем ниже уровень гемоглобина, тем тяжелее анемия. Пациент становится очень слабым, кожа и слизистые оболочки бледнеют, появляется одышка, мерцание в глазах, головокружение, шум в ушах, сухость во рту, холодный пот, снижение температуры тела и артериального давления, пульс учащается и ослабевает.
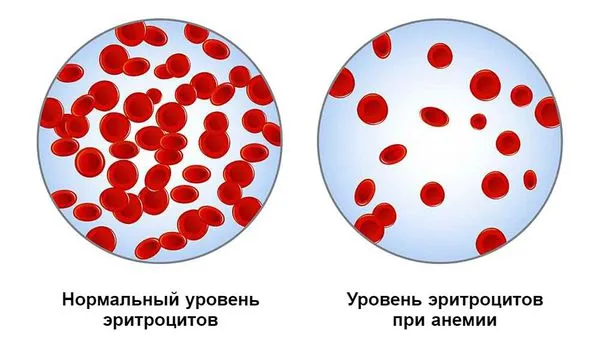
Медленно развивающаяся анемия возникает в связи с хроническими или рецидивирующими мелкими кровоизлияниями. Проявления менее тяжелые, поскольку организм успевает частично компенсировать состояние.
В случае массивной и быстрой кровопотери анемия связана с геморрагическим шоком, который с большой вероятностью может привести к смерти.
Геморрагический шок — это смертельное состояние, вызванное быстрым уменьшением объема циркулирующей крови более чем на 15-20%. Такая кровопотеря резко ухудшает снабжение тканей кислородом и энергетическими продуктами, нарушает адекватный тканевый метаболизм и усугубляет интоксикацию.
Несмотря на сильную способность организма к компенсации и современные медицинские технологии, смертность от геморрагического шока остается актуальной проблемой. Даже среди пациентов, выживших после геморрагического шока, уровень смертности довольно высок.
Геморрагический шок лечится по-другому: Некоторые жалуются только на усталость, другие поступают в скорую помощь без сознания. Это зависит от состояния и возраста пациента. Очень молодые и очень старые люди более склонны к ранней декомпенсации после большой кровопотери.
Общие признаки геморрагического шока:
- кожа бледного, пепельного цвета;
- потливость;
- заторможенность или взволнованность;
- учащённый, но ослабленный пульс;
- систолическое («верхнее») артериальное давление в пределах нормы (на начальной стадии шока).
Осложнением геморрагического шока является множественная органная недостаточность, которая может привести к смерти. Она развивается в 30-70% случаев.
Острая почечная недостаточность возникает в связи с острыми нарушениями кровообращения и приводит к глубокой почечной дисфункции. Существует четыре фазы острой почечной недостаточности:
- Начальная фаза развивается в течение первых суток. Она сопровождается слабостью, сонливостью, тошнотой и отсутствием аппетита. Эти симптомы неспецифические, поэтому они скрываются за проявлениями основного заболевания.
- Вторая фаза развивается в течение трёх дней и длится около двух недель. Объём отделяемой мочи уменьшается (меньше 500 мл в сутки), в крови повышается уровень токсинов и продуктов обмена. У больного наблюдается понос, тошнота, рвота. Вероятен отёк лёгких, который приводит к одышке и влажным хрипам. Также возможно нарушение сознания вплоть до комы. Из-за сниженного иммунитета, на фоне которого в организм может проникнуть инфекция, увеличивается риск развития сепсиса.
- Третья фаза длится примерно две недели. Суточный объём мочи постепенно увеличивается до 2-5 л, восстанавливаются показатели крови.
- Четвёртая фаза — фаза выздоровления — может длиться 6-12 месяцев. За это время функция почек у выживших пациентов постепенно восстанавливается: у 35-40 % больных — полностью, у 10-15 % — частично. 1-3 % пациентам в дельнейшем требуется постоянный гемодиализ 57 .
Диагностика желудочно-кишечного кровотечения
Обследование пациента с подозрением на желудочно-кишечное кровотечение проводит хирург. Хирург внимательно изучит историю болезни пациента, оценит характер рвоты и стула, а также очень тщательно прощупает брюшную полость, чтобы избежать более серьезного кровотечения. Хирург проведет пункционное исследование прямой кишки, чтобы определить следы крови и возможную причину кровотечения.
Чтобы определить объем кровопотери, во время первого визита врач измеряет пульс и артериальное давление, а также оценивает цвет кожи:
- наличие гематом может указывать на геморрагический диатез — нарушение свёртывающей системы крови;
- желтушность кожи может свидетельствовать о возможной проблеме в работе печени и варикозном расширении вен пищевода.
Для оценки тяжести процесса проводится анализ крови, в котором определяется количество эритроцитов, гемоглобина и тромбоцитов, свертывающая способность, креатинин, мочевина и ферменты печени. Также важен анализ крови в кале. Положительный результат сохраняется в течение четырнадцати дней после кровотечения и в течение пяти дней после появления черного, пятнистого стула.
Эндоскопия является наиболее ценным и точным методом диагностики подозрений на желудочно-кишечное кровотечение. С его помощью врач может не только найти источник кровотечения, но и остановить его, избавив пациента от сложной и опасной операции и значительно повысив шансы на выздоровление.
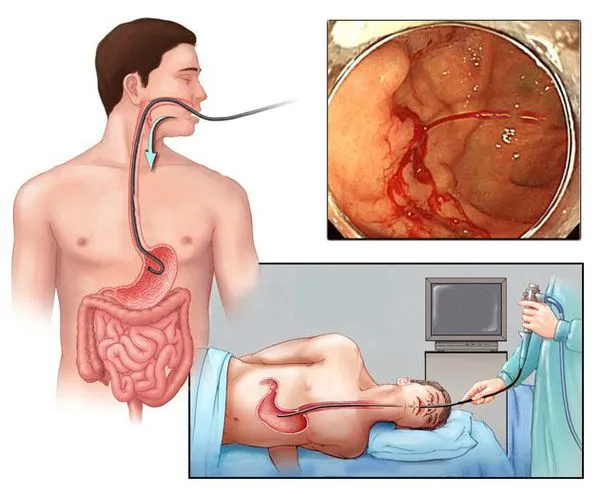
Иногда для подтверждения диагноза требуется рентгенологическое исследование, например, ирригоскопия. Это включает в себя введение контрастного вещества через прямую кишку с помощью клизмы и проведение серии рентгеновских снимков, которые показывают заболевание толстой кишки (например, язвенный колит). При необходимости таким же образом можно обследовать пищевод, желудок и двенадцатиперстную кишку. Пациенту вводится небольшое количество контрастного вещества, после чего делается серия рентгеновских снимков, на которых врач обнаруживает аномалию 3 4 10.
Симптомы
Благодаря своему характерному цвету кровь легко обнаружить даже в самых незначительных количествах среди различных примесей в слюне, слизи, пищевой кашице, моче и кале. Иногда сложнее определить происхождение крови, т.е. тип кровотечения.
Артериальное кровотечение можно распознать, во-первых, по красному цвету крови, а во-вторых, по интенсивности, которая совпадает с пульсом. Однако эти признаки не всегда надежны. Вена также может содержать красную кровь, если сосуды расширены, и, с другой стороны, артериальная кровь может стать венозной во время анестезии хлороформом. Частота кровотечений также не является абсолютно надежным показателем. При кровоизлияниях из мелких артерий ритмичный кровоток вообще не наблюдается; с другой стороны, сильный артериальный кровоток из крупных артерий может прерываться из-за преобладания ткани, и наоборот, вена, непосредственно прилегающая к артерии, может перфузироваться пульсом последней. В таких случаях, чтобы установить точное происхождение кровотечения, необходимо сжать большие сосуды над раной в направлении сердца; это остановит артериальное кровотечение и усилит венозное кровотечение.
Паренхимальные кровоизлияния — это кровоизлияния, происходящие одновременно из мелких артерий, капилляров и вен. В тканях, богатых сосудами (язык, эректильная ткань полового члена, сосудистые опухоли), невозможно точно определить происхождение крови; здесь кровь иногда вытекает как из губки.
Внутреннее кровотечение, когда оно происходит под кожей и в видимых тканях, легко распознать по постепенно меняющемуся цвету крови. В более глубоких органах, которые недоступны для прямого наблюдения и от которых также нет никакого отделения, кровотечение проявляется только при внезапном функциональном нарушении. Однако столь же быстрая дисфункция возможна и при острой анемии вследствие эмболии, так что инсульт центральной нервной системы может быть ошибочно принят за эмболию крупных сосудов. В некоторых случаях внутреннего кровотечения, разрыва аневризмы, например, брюшной аорты, часто только появление судорог из-за острой анемии является правильным диагнозом.
Снижение температуры при кровотечении зависит не столько от объема кровопотери, сколько от температуры окружающей среды. Только при низкой температуре окружающей среды быстрая кровопотеря приводит к снижению температуры на 1,5-2 °C. Длительное кровотечение со временем значительно снижает теплопродукцию, поэтому температура тела снижается на 7-8 °C при низкой температуре окружающей среды.
По мере прогрессирования кровотечения свертываемость крови повышается из-за увеличения количества белых кровяных телец. Последние части крови часто сворачиваются почти мгновенно.
Исходы и прогноз
У взрослых смерть неизбежна, когда потеряно около 70 % общего объема крови, но смерть может наступить и при меньшей кровопотере. Толерантность к кровотечениям у людей, как и у животных, сильно варьируется от человека к человеку. Женщины переносят потерю крови так же хорошо, как и мужчины, возможно, они даже более привычны к ней из-за периодической потери крови во время менструации. В отличие от них, дети очень чувствительны к кровопотере.
При кровотечении смерть наступает с проявлениями общей анемии продолговатого мозга, бледности, слабости и головокружения, а также общих судорог. Очень часто небольшие, даже очень маленькие кровоизлияния могут привести к смерти, так как вызывают внезапное прекращение функции жизненно важных органов (кровоизлияние в продолговатый мозг, в карман сердца). Рецидивирующие кровотечения также могут привести к смерти, если гемостаз не успевает за кровопотерей, например, персистирующие кровотечения, хроническая метроррагия и рецидивирующие легочные кровотечения, травматические кровотечения и вторичные кровотечения. Такие рецидивирующие кровоизлияния, хотя и не являются достаточными для немедленной смерти от потери крови, тем не менее, часто являются косвенной причиной смерти от истощения.
Поэтому для предотвращения смерти необходимо устранить источник хронического кровотечения. В большинстве случаев, благодаря аспирации, кровотечение исчезает бесследно и заканчивается благополучно.
Лечение геморрагий
В случае значительного наружного кровотечения, особенно из артерии, необходимо попытаться перевязать кровоточащий сосуд, если это возможно. Повязка накладывается на место кровотечения или, если оно по каким-то причинам недоступно, вдоль сосуда. В крайнем случае, можно также приложить давление к кровоточащему сосуду, например, с помощью жгута, пальца, жгута, усиленного сгибания конечностей и высмаркивания полостей, таких как влагалище или нос.
При внутреннем кровотечении сначала ослабьте или снимите одежду пострадавшего, чтобы облегчить дыхание. Затем, если возможно, найдите место кровотечения и приложите к нему пакет со льдом. Затем следует расположить пострадавшего в соответствии с местом кровотечения.
Если пострадавший находится без сознания, его/ее следует положить на бок и укрыть (например, одеялом или курткой).
Кроме того, необходимо постоянно следить за дыханием и пульсом пациента. Если сердечная деятельность прекращается, пульс больше не определяется и пациент больше не дышит, следует начать сердечно-легочную реанимацию (компрессия грудной клетки и искусственное дыхание).
После госпитализации лечение внутреннего кровотечения включает хирургическое вмешательство и введение гемостатических препаратов, если это необходимо.
Информация в этой статье предназначена только для ознакомления и не заменяет профессиональной консультации и компетентной медицинской помощи. Всегда обращайтесь к врачу при малейшем подозрении на кровотечение!
Что представляют собой мелкие кровоизлияния на коже
Кровотечение под кожей вызывается разрывом капилляров. Из-за малого количества крови в тонких сосудах пятна имеют размер всего в миллиметр. Обычно такие пятна бывают только в одном месте. Человек не чувствует себя хуже и может даже не знать о наличии петехий на коже.
Чтобы понять, что сыпь на коже — это нарушение работы капилляров, а не аллергия, достаточно нажать на пятно — пятна не меняют цвет и не исчезают. Через некоторое время образования становятся светлее, а затем исчезают.
Самая распространенная причина появления
Наиболее распространенной причиной кровотечения является травма кожи и мягких тканей.
В результате появляются петехии (красные пятна):
- повреждения мягких тканей;
- надавливания одежды и ее элементов (бретелек, пояса);
- натирания поверхности кожи.
Развивается высокое давление, стенки капилляров лопаются, высвобождая кровь, которая затем распространяется под кожей. Это состояние также может быть вызвано эмоциональным стрессом, плачем или криком. С возрастом все ткани организма теряют прочность, поэтому появление петехий становится более частым явлением.
Какие болезни провоцируют петехии
Такие заболевания крови, как лейкемия и апластическая анемия, изменяют состав крови, в частности, снижая образование тромбоцитов. При низкой свертываемости крови и слабости сосудов возникают кровотечения, а раны заживают медленно. Петехии могут возникать и в связи с другими заболеваниями крови и органов, участвующих в кровообразовании.
Другой причиной сосудистых заболеваний могут быть аутоиммунные заболевания. По неизвестным причинам иммунная система начинает вести воображаемую борьбу против собственных клеток организма. Длительная иммунная атака приводит к воспалению, которое разрушает кровеносные сосуды.
В результате могут появиться петехии:
- спондилоартрита;
- геморрагического васкулита;
- системной красной волчанки;
- склеродермии.
Кроме того, может наблюдаться временное кровотечение, под:
- ангине;
- цитомагаловирусной инфекции;
- мононуклеозе;
- скарлатине;
- эндокардите;
- энтеровирусной инфекции.
Дефицит витаминов С и К приводит к появлению петехиальной сыпи под кожей. Затем кровотечение происходит в небольших количествах. Со временем, по мере восстановления организма после болезни и увеличения содержания питательных веществ в потребляемой пище, частота появления петехий уменьшается.
Он считается опасным, если пациент замечает сыпь на теле в сочетании с другими симптомами:
- Повышение температуры тела.
- Боли при повороте головы.
- Головная боль.
- Трудности с координацией.
- Боли в мышцах.
- Затуманенное сознание.
- Боль в мелких или крупных суставах.
- Расстройство пищеварительной системы.
- Кровоточащие раны, десна.
- Синяки на теле.
Кровотечение под кожей не обязательно должно быть страшным, если оно происходит нечасто и в небольших количествах и нет других признаков серьезного заболевания. В противном случае рекомендуется пройти обследование в медицинском центре.




Популярные записи и страницы
- Жировая болезнь печени – причины, симптомы, лечение и профилактика
- Сыпь на коже: как по высыпаниям определить, чем болеет человек
- Признаки низкого тестостерона у мужчин, которые нельзя игнорировать
- Онлайн калькулятор ХГЧ: расшифровка анализа бета-ХГЧ
- Анализ на креатинин. Норма, отклонения от нормы, их причины
- Задержка месячных при отрицательном тесте на беременность: причины, последствия, что делать
- Медикаментозный аборт — прерывание беременности без тяжелых последствий?
- Самые важные симптомы диабета. Как распознать первые симптомы заболевания?
- Гинекологические мазки на флору: как берут, что показывают, как расшифровываются
- Тест CRP – норма, анализ результатов. Повышенный СРБ и диагностика заболеваний