Однако бета-адренергические блокаторы нельзя применять при бронхиальной астме, ХОБЛ и других заболеваниях легких или бронхов. Однако недавно атенолол был отменен для лечения ЦП. Это связано с тем, что исследования показали, что атенолол не влияет на пациентов.
Почему возникает ишемическая болезнь сердца и как ее лечить
Статистика показывает, что одной из основных причин внезапной смерти и инвалидности среди трудоспособного населения является острое или хроническое поражение коронарных артерий системы кровообращения. В этой статье я хочу рассказать о своем видении проблемы, о том, что такое ишемическая болезнь сердца (ИБС), как она проявляется и как ее лечить и предотвращать.
Ишемическая болезнь сердца (ИБС) развивается в результате механизмов, приводящих к нарушению кровотока в коронарных артериях и недостатку кислорода в миокарде.
- При атеросклерозе кровь не может поступать к сердцу в достаточных количествах из-за того, что жировая бляшка сужает просвет. По этой причине становится невозможным удовлетворить потребность кардиомиоцитов в кислороде. В результате болевой приступ (стенокардия) развивается на фоне стресса или физической нагрузки.
- Тромбоэмболия. Формирование кровяного сгустка провоцируется распадом холестериновой бляшки. Иногда тромб формируется в полости сердца, потом отрывается и закупоривает просвет артерии. При эндокардите в качестве «затычки» может выступить кусочек ткани клапана.. Резкое сокращение гладкомышечных волокон в системе коронарных артерий провоцируется быстрым переходом из горизонтального положения в вертикальное. Такое явление наблюдается при вдыхании холодного воздуха, сильном переохлаждении всего тела, стрессе, использовании некоторых препаратов.
Помимо основных причин, играют роль факторы, приводящие к острой или хронической ишемии миокарда:.
- неправильное питание с избытком жирной пищи, богатой холестерином;
- ожирение и нарушение процессов обмена (в том числе и липидного);
- «сидячий» образа жизни;
- эндокардит и пороки сердца;
- возраст после 45 у мужчин и у женщин старше 55 лет;
- наличие сосудистых заболеваний;
- диабет;
- гипертония;
- постоянные стрессы, которые сопровождаются повышением давления и учащением сердцебиения;
- алкоголь и курение.
Высокий уровень холестерина с нарушением обмена веществ и склонностью к образованию тромбов передается по наследству. Поэтому риск инфаркта миокарда выше у людей, чьи родственники в возрасте от 45 до 65 лет перенесли инфаркт или умерли из-за ишемической болезни сердца.
Классификация
Для диагностики ишемической болезни сердца мои коллеги до сих пор используют классификацию, принятую в 1980-х годах.
- Внезапная сердечная смерть. Относится ко всем летальным исходам в течение первых 60 минут после начала приступа, которым предшествовала потеря сознания, острые симптомы ишемии и остановка сердца.
- Стенокардия.
-
. Возникает в результате физической или психоэмоциональной нагрузки.
- Впервые возникшая.
- Стабильная.
- Первый класс проявляется только при выраженных перегрузках и никогда не бывает во время обычной работы;
- Второй ставится у тех, кто не может без боли пройти быстро 500 и более метров, а также подняться на 6 этаж и выше;
- Третий класс характеризует развитие приступа при незначительном напряжении (условно принято, что при ходьбе до 100 метров и подъеме на первый пролет);
- Четвертому классу соответствует появление загрудинной боли при условии полного покоя, при этом человек не может совершать никакого движения без того, чтобы не развивалась сердечная острая ишемия с характерными для нее признаками.
-
- Прогрессирующая (нестабильная). При такой форме происходит ухудшение состояния и снижение эффективности лечения при ведении обычного образа жизни.
-
. Протекает с поражением большой площади и (или) всех слоев миокарда. Хорошо определяется с помощью ЭКГ.. Ишемия и некроз миокарда затрагивают небольшие участки и не всегда проявляются на кардиограмме.
-
. .
- Нарушения сердечного ритма.
Как и почему возникает болевой синдром при ИБС
Этиология боли во время кризиса хорошо изучена. Снижение кровотока или увеличение потребности в кислороде приводит к ишемии. В очагах поражения начинает увеличиваться выделение активных медиаторов (гистамин, брадикинин), вызывающих стимуляцию болевых рецепторов. Нервные волокна начинают посылать сигналы из пораженной области. Сначала они направляются к шейному и грудному сплетению в позвоночнике. Оттуда раздражители проходят через камеры в кору головного мозга, где и возникает ощущение боли.
Тяжесть болевых симптомов при ИБС зависит не только от тяжести поражения. Именно поэтому существуют «немые» и атипичные формы стенокардии и сердечных приступов.
Однако благодаря достижениям в области диагностики и лечения смертность снижается, продолжительность жизни хронических больных увеличивается, а качество жизни улучшается.
Общие сведения
Ишемическая болезнь сердца является одной из основных проблем современной кардиологии и медицины в целом. Ежегодно в России регистрируется около 700 000 смертей от различных форм ишемической болезни сердца, а общемировой уровень смертности от ишемической болезни сердца составляет около 70%. Ишемическая болезнь сердца в основном поражает мужчин активного возраста (55-64 года) и приводит к инвалидности или внезапной смерти. ИБС включает острую и хроническую ишемию миокарда с последующими изменениями, такими как дистрофия, некроз и склероз. Эти состояния также считаются независимыми единицами классификации заболеваний.
Причины
Большинство (97-98%) клинических случаев СА обусловлены коронарным атеросклерозом различной степени тяжести: от небольшого сужения просвета от атеросклеротической бляшки до полной окклюзии сосуда. В 75% случаев коронарных стенозов клетки миокарда реагируют на недостаток кислорода, и у пациента развивается стенокардия.
Другими причинами ИБС являются тромбоэмболия или спазм коронарных артерий. Обычно это происходит в сочетании с уже существующим атеросклеротическим повреждением. Спазм сердца может усугубить непроходимость коронарных артерий, что приводит к ишемической болезни сердца.
К факторам, способствующим развитию ИБС, относятся.
Он способствует развитию атеросклероза и повышает риск развития ишемической болезни сердца в два-пять раз. Гиперлипидемия типов IIA, IIB, III, IV и сниженные альфа-липопротеины наиболее опасны для риска ИБС.
Артериальная гипертензия повышает вероятность развития ИБС в 2-6 раз. Она возникает в восемь раз чаще у пациентов с систолическим давлением >180 мм рт.ст. и ишемической болезнью сердца, чем у нормотензивных или нормотензивных лиц.
Согласно различным факторам, курение увеличивает заболеваемость ишемической болезнью сердца в 1,5-6 раз. Уровень смертности от ишемической болезни сердца среди мужчин в возрасте 35-64 лет, выкуривающих 20-30 сигарет в день, в два раза выше, чем у некурящих в той же возрастной группе.
У физически неактивных людей вероятность развития ишемической болезни сердца в три раза выше, чем у тех, кто ведет активный образ жизни. Этот риск многократно возрастает, если люди, ведущие малоподвижный образ жизни, имеют избыточный вес.
Диабет, включая субклинический диабет, повышает риск развития ишемической болезни сердца в два-четыре раза.
В риск развития ишемической болезни сердца также входят наследственные факторы, мужской пол и пожилой возраст. Сочетание различных предрасполагающих факторов резко повышает риск развития ишемической болезни сердца.
Причина и частота возникновения ишемии, ее продолжительность и тяжесть, а также исходное состояние сердечно-сосудистой системы человека определяют возникновение конкретных форм ишемической болезни сердца.
Патогенез
В основе развития ИБС лежит дисбаланс между потребностью миокарда в кровоснабжении и фактическим коронарным кровотоком. Этот дисбаланс может развиться из-за того, что потребность миокарда в кровоснабжении резко возрастает, но кровоснабжение неадекватно, или потребность нормальная, но коронарный артериальный кровоток резко снижен. Нарушение гемопоэза в миокарде особенно сильно проявляется при снижении кровотока в коронарных артериях и резком увеличении потребности миокарда в кровотоке. Недостаток гемопоэза и недостаточное насыщение сердечной ткани кислородом проявляется в различных формах ишемической болезни сердца.
По данным ВОЗ (1979) и Медицинского научного центра СССР (1984), в качестве классификации Иова кардиологи используют следующую систематизацию форм ишемической болезни сердца
1. внезапная коронарная смерть (или первичная остановка сердца) — это внезапное и непредсказуемое состояние, в основе которого, как считается, лежит электроволатильность миокарда. Внезапная коронарная смерть определяется как смерть, наступившая сразу или в течение шести часов после сердечного приступа и в присутствии свидетелей. Существует различие между внезапной коронарной смертью с успешным омоложением и фатальной смертью.
- стенокардия напряжения (нагрузки):
- стабильная (с определением функционального класса I, II, III или IV);
- нестабильная: впервые возникшая, прогрессирующая, ранняя послеоперационная или постинфарктная стенокардия;
- спонтанная стенокардия (син. особая, вариантная, вазоспастическая, стенокардия Принцметала)
3. безболезненная форма ишемии миокарда.
6. нарушения сердца и ритма (формы).
7. сердечная недостаточность (формы и стадии).
Болезни сердца включают понятие «острые коронарные синдромы». Сюда входят различные формы ишемической болезни сердца, нестабильная стенокардия и инфаркт миокарда (с Q-TIP или без него). Внезапная коронарная смерть, вызванная ИБС, также может быть включена в эту группу.
В своей практике я всегда сталкивался с тем, что пациенты с ишемической болезнью сердца не сразу обращаются за помощью. Это связано с тем, что первые симптомы ишемической болезни сердца появляются постепенно.
Что такое ишемическая болезнь сердца (ИБС)?
Сердце — мышечный орган, и ему приходится постоянно работать, чтобы снабжать организм кровью и не умереть без нее. До конца жизни сердце не прекращает работать ни на минуту. По этой причине сердце должно продолжать получать кислород и питательные вещества в крови. Гемопоэз в сердце происходит через мощную сеть коронарных артерий. Если в этих артериях возникает стеноз или закупорка, сердце не может выполнять свою работу. В острых случаях часть ткани миокарда погибает, и возникает инфаркт миокарда.
С возрастом у многих людей в артериях начинают развиваться атеросклеротические бляшки. Бляшки постепенно сужают просвет артерии, уменьшая поступление кислорода к миокарду и вызывая боли в сердце (стенокардию). Сужение и уменьшение воспаления вокруг бляшки может привести к тромбозу артерий и полному прекращению кровоснабжения определенных участков миокарда. Мышечная ткань сердца может погибнуть. Это сопровождается болью и снижением сердечной функции. Возникает инфаркт миокарда, который почти в 50% случаев приводит к летальному исходу.
Развитие бляшек в коронарных сосудах увеличивает степень сужения просвета коронарных артерий, что во многом определяет выраженность клинических симптомов и прогноз. Стеноз артерий до 50% часто протекает бессимптомно. Клинические симптомы обычно возникают при сужении просвета более чем на 70%. Чем ближе стеноз к коронарной артерии, тем больше масса миокарда, который страдает от ишемии в соответствии с зоной крови. Наиболее тяжелые симптомы ишемии миокарда наблюдаются при сужении главной или левой коронарной артерии.
Быстрое увеличение потребности миокарда в кислороде, вазоспазм или артериальный тромбоз играют важную роль в возникновении ишемии миокарда. Важно назначить раннюю антитромбоцитарную терапию, так как тромботические состояния могут возникать на ранних стадиях развития атеросклеротической бляшки из-за повышенной активности тромботической системы. Микродинамика тромбоцитов и микрососудистых клубочков может усугубить аномальный кровоток в пораженных сосудах.
Формы ишемической болезни сердца
Стабильная стенокардия — это классический симптом ХСН, то есть боль в сердце и грудине после физической нагрузки. В соответствии с этим упражнением определяются функциональные категории стенокардии.
Постоянная стенокардия протекает следующим образом
- Физических упражнениях или других нагрузках
- Приёме пищи
- Волнении или стрессе
- Замерзании
Нестабильная стенокардия.
Ишемическая болезнь сердца может быть очень тяжелой, и сердце ощущается даже тогда, когда оно полностью успокоилось. Это признак неотложной медицинской помощи (нестабильная стенокардия), которая может привести к сердечному приступу.
Форма ишемической болезни сердца, при которой происходит внезапное прекращение кровотока по коронарным артериям из-за появления ограниченных мертвых участков миокарда. Инфаркт без экстренного хирургического вмешательства приводит к летальному исходу у половины пациентов. Сердечные приступы и внезапная коронарная смерть — самые важные аргументы для понимания рисков ишемической болезни сердца. Каждый пациент должен знать, что затяжная стенокардия может быть признаком сердечного приступа.
Прогноз при ишемической болезни сердца
Без ранней реваскуляризации миокарда прогноз при ИБС неблагоприятный. Внезапная коронарная смерть наступает у 10% пациентов, а инфаркт миокарда — почти у 50%. Средняя продолжительность жизни нелеченых пациентов с диагнозом ВПС не превышает пяти лет. Ранняя реваскуляризация (шунтирование коронарных артерий или пересадка коронарных артерий) значительно улучшает качество жизни и ожидаемую продолжительность жизни этих пациентов, снижая риск сердечного приступа и внезапной коронарной смерти в 10 раз.
Наши клиники предлагают сильную кардиологическую службу с самыми современными диагностическими и терапевтическими процедурами. Ежегодно наши специалисты оперируют не менее 1 000 пациентов с ишемической болезнью сердца с использованием эндоваскулярной хирургии. Используются современные стенты и баллоны с лекарственным покрытием. Наилучшие результаты достигаются у пациентов с осложненным ЦП и минимальной смертностью.
Основная революция в диагностике заболевания началась с широкого использования дуплексного сканирования вен и артерий. Ранняя диагностика позволяет начать лечение как можно скорее, избегая ампутации ноги или руки.
Симптомы ИБС
К типичным признакам ишемической болезни сердца относятся
- жгучая, пульсирующая, давящая или сжимающая боль различной интенсивности за грудиной, отдающая под лопатку, в левую руку, иногда в челюсть, шею и плечо;
- одышка, ощущение нехватки воздуха;
- страх, выраженное беспокойство, волнение;
- повышение артериального давления;
- изменение сердечного ритма (учащенный или пониженный пульс).
Симптомы ишемической болезни сердца зависят от формы поражения и могут сопровождаться дополнительными явлениями: отеками, бледностью или покраснением кожи, остановкой дыхания. Серьезные состояния также могут быть вызваны:.
- потерю сознания;
- нарушение координации;
- кратковременные обмороки;
- тошноту;
- головокружение;
- сильные головные боли.
Приступы обычно длятся от одной-двух минут до 30 минут. Для ЦП характерно уменьшение симптомов и заметное улучшение самочувствия пациента после приема нитроглицерина.
Диагностика
Пациенты с подозрением на ишемическую болезнь сердца должны пройти полное и всестороннее обследование. Это начинается с напоминания и общего осмотра, если позволяют время и условия. В контексте первоначального диагноза врач должен определить
- возраст пациента;
- перенесенные заболевания, особенно кардиологические патологии и болезни, связанные с нарушением кровообращения;
- общее состояние здоровья;
- принимаемые больным лекарственные препараты;
- образ жизни и наличие пагубных привычек;
- перенесенные ранее оперативные вмешательства и иные методы лечения.
Затем определяется ряд лабораторных и инструментальных диагностических процедур. Лабораторные процедуры следующие.
- общие клинические анализы крови, мочи;
- биохимическое исследование крови;
- тест на свертываемость.
Варианты инструментального тестирования более важны для диагностики. К ним относятся следующие.
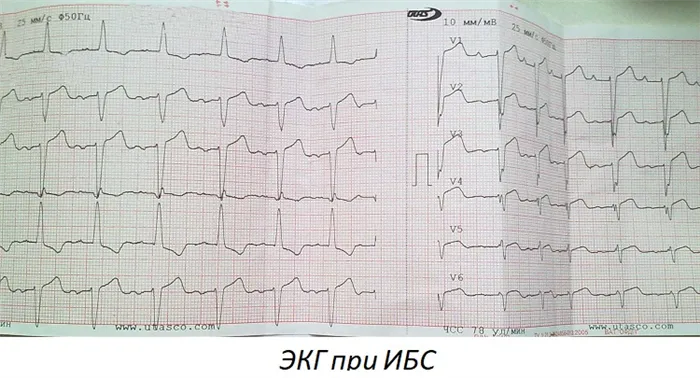
- ЭКГ (электрокардиография) – позволяет оценить характер, частоту и ритм сердечных сокращений, проанализировать возможные отклонения от нормы и определить тип ИБС;
- Эхо-КГ (эхокардиография) – помогает специалистам визуально исследовать сердце и питающие его коронарные сосуды, выявить возможные причины патологии;
- коронография – методика, направленная на определение возможных аномалий и поиск бляшек в коронарных артериях;
- различные стресс-тесты, в ходе которых проводятся физиологические исследования под физической нагрузкой или медикаментозными средствами.
В некоторых случаях проводится сцинтиграфия для выявления ранних факторов риска СА, а также проводится суточное мониторирование по Холтеру для оценки сердечного выброса при обычном образе жизни пациента.
Воспользуйтесь этой уникальной возможностью получить бесплатную консультацию по вопросам элективной хирургии. Читать далее.