Трудно определить причины развития острая коронарная недостаточность, трудно определить. Однако он часто ассоциируется с такими заболеваниями, как:
Что такое острая коронарная недостаточность, причины возникновения, неотложная помощь и лечение
Сердечно-сосудистые заболевания считаются одной из основных причин смерти во всем мире. Они делят первое место только с раками, опережая последних.
Проблема заключается не в неизлечимости патогенов как таковых. Они легко поддаются лечению. Проблема в большинстве стран заключается в отсутствии ранней диагностики, менталитете людей, не отвечающих за свое здоровье, и старых методах подготовки кардиологов.
Все три фактора суммируются. В результате пациенты обращаются к врачу в то время, когда им вряд ли можно помочь, а некоторые даже не попадают в больницу. Диагноз ставится постфактум, на столе у врача.
Острая коронарная недостаточность — это нарушение кровотока в сердечной мышце с сужением или закупоркой пораженных артерий. Это промежуточное состояние. Он заканчивается двумя возможными исходами: Стенокардия или сердечный приступ. И то, и другое потенциально смертельно опасно, хотя и в разной степени (последнее — в большей степени).
Патология проявляется болью и аритмией, и как только обнаруживается симптом, необходимо немедленно обратиться за медицинской помощью. Это поможет спасти жизни людей.
Причины развития патологии
Феномен ИБС — это выраженное снижение скорости и интенсивности кровотока в сердечной мышце вследствие сужения (стеноза) или окклюзии (полной окклюзии). коронарных артерий.
Они питают мышечный орган и обеспечивают нормальное снабжение системы кислородом и жизненно важными веществами.
Смертность зависит от того, какой сосуд поражен. В 90% случаев это кардиалгия, то есть дисфункция самого мышечного органа. Этиология определяет перспективы выздоровления.
Среди наиболее распространенных причин:
- Проведение оперативных вмешательств на сердце. По поводу уже перенесенного инфаркта, аритмического процесса, протезирования, пороков развития, врожденных и приобретенных. Причем сказывается не только полостная операция с торакотомией, но и малоинвазивные варианты, вроде радиочастотной абляции. Возможны непредвиденные последствия, наподобие нарушения питания миокарда. Даже при грамотно проведенной операции вероятность коронарной недостаточности острого типа сохраняется. Риск определяется объемом вмешательства, и составляет примерно 3-7%.
- Воспалительные поражения сердечной мышцы. В большинстве своем инфекционные. Провоцируются пиогенной флорой (стафилококки в основном) на фоне движения агентов по организму от отдаленного источника (главный фактор — длительно текущий тонзиллит или же кариес). Симптоматика характерна, возникает тахикардия, боли, только затем начинается острый приступ коронарной недостаточности. Мероприятия по восстановлению сложны, поскольку даже при стабилизации кровотока, сохраняются явления септического воспаления. Лечение проводится в условиях кардиологического стационара. По мере необходимости привлекается врач-инфекционист.
- Употребление наркотиков. Наиболее опасны кокаин и героин. Вопреки возможному представлению, вредны не столько психоактивные вещества, сколько добавки, наполнители, которыми забивают препараты в кустарных условиях. В ход идут толченые таблетки противовоспалительных средств, кальция, стиральный порошок, хлор. По понятным причинам, после употребления такой смеси происходит резкий стеноз коронарных артерий. Инфаркт возникает редко, в основном по причине передозировки. Чаще все заканчивается приступом стенокардии, остановкой сердца.
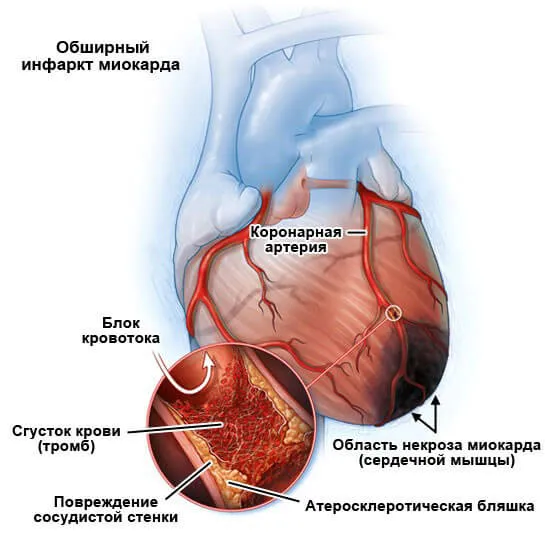
- Тромбообразование. Независимо от места. По большому кругу кровообращения сгусток все равно доберется до сосудов и закупорит их. Это основной фактор развития обширного инфаркта. Помощь срочная, хирургическая. Вероятность благоприятного исхода туманна, нужно смотреть на месте, после проведения вмешательства. В большей степени подобному явлению подвержены курильщики и лица, злоупотребляющие алкогольными напитками. Также пациенты с кардиальными патологиями в анамнезе.
Факторы риска
Помимо прямых причин, существуют также определенные факторы риска. Они повышают риски, но не являются причиной самого патологического процесса.
- Пожилой возраст (55+). Тем более старческий. С течением лет возникает снижение эластичности сосудов. Откладываются холестериновые бляшки. Риск атеросклероза растет. Встречается подобное явление у каждого второго в разной степени. В критических случаях кровоток полностью прерывается. Это неотложное состояние, заканчивается летальным исходом почти в каждой ситуации. Врачи попросту не успевают помочь больному.
- Отягощенная наследственность. Особенности кардиальной системы генетически детерминированы. Отсюда вывод. Если есть хотя бы один родственник с патологиями вроде ИБС или недостаточности, существует вероятность проявления процесса в фенотипе. Когда он начнется и вообще будет ли — большой вопрос. В рамках профилактики можно понизить риски.
- Постоянное повышенное артериальное давление. В большей мере коронарная недостаточность характерна для гипертоников. Это обусловлено хрупкостью сосудов с одной стороны, с другой, нарушением сократимости стенок.
- Сахарный диабет первого и второго типов. Сопровождается тотальной дисфункцией самого тела.
- Холестеринемия. Опять же все восходит к атеросклерозу. Липидные структуры откладываются на стенках сосудов, заканчиваясь нарушением кровотока и трофики тканей. Лишний вес.
- Курение. Приводит к другому виду атеросклероза. В данном случае сосуды стенозируются, наступает острое отклонение питания.
- Малая степень физической активности. Даже при сидячем образе жизни нужно находить хотя бы 2 часа в сутки на легкую активность. Не стоит посещать тренажерный зал, если нет на то желания. Достаточно пеших прогулок, легкой гимнастики или ЛФК, по усмотрению врача. Если же переборщить с механическими нагрузками, все может закончиться остановкой сердца, инсультом, инфарктом, кардиогенным шоком, иными процессами.
- Неправильный рацион. Преобладание в меню животных жиров, большого количества быстрых углеводов заканчивается нарушением липидного обмена. Отсюда возможные метаболические проблемы с вовлечением сердечнососудистой системы. Этот фактор проявляет себя не сразу, а спустя годы. Правильный рацион разрабатывается врачом или же самостоятельно, с учетом некоторых рекомендаций.
Классическая картина патологического процесса: прогрессирующий атеросклероз, синдром острой коронарной недостаточности, сердечный приступ, летальный исход.
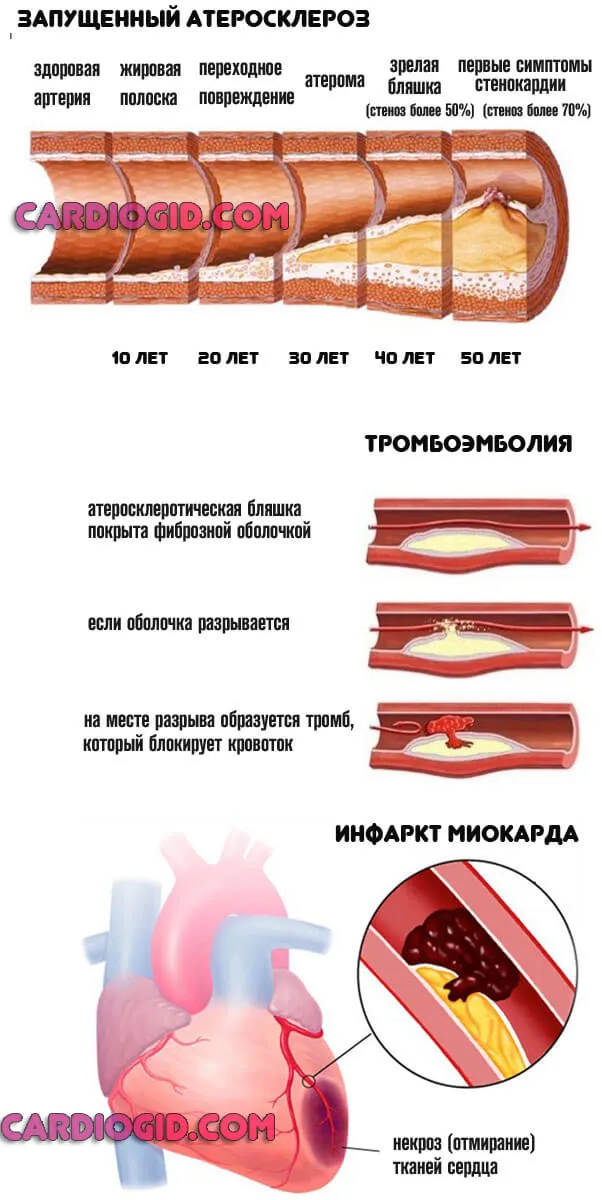
Каждый этап длится меньше, чем предыдущий. Когда болезнь достигает крайней точки, пациенту практически невозможно выздороветь.
Наиболее распространенными причинами являются острой коронарной недостаточности — Спазмы и тромботические или атеросклеротические стенозы. Иногда нарушение кровообращения может быть вызвано инородным телом.
Синдром внезапной смерти
Внезапная смерть при ишемической болезни сердца наступает в течение 24 часов после появления боли в груди и других симптомов. Иногда это единственное проявление острой недостаточности ишемическая болезнь сердца.
В 1964 году Всемирная организация здравоохранения предложила использовать это определение для смертей, наступивших в течение 6 часов после первого приступа.
В настоящее время внезапная смерть определяется как смерть пациента в течение 24 часов после ишемического приступа, не осложненного кардиогенным шоком, разрывом сердца или сердечной астмой.

Такой исход может быть вызван полной остановкой сердца из-за нарушения в системе проведения возбуждения, обеспечивающей ритмичное сокращение. Также наблюдается обширный некроз кардиомиоцитов, так что мозг больше не может снабжаться достаточным количеством крови. В результате длительной гипоксии, вызванной сердечным недостаточности, мозг умирает и наступает биологическая смерть.
Этот синдром часто возникает у пациентов пожилого и среднего возраста при простудных заболеваниях и сильном стрессе. У молодых спортсменов она вызывается вызванной стрессом вазоспастической стенокардией, связанной с тяжелыми физическими нагрузками. В этой группе антигипертензивные препараты используются для снижения потребности сердца в кислороде и повышения устойчивости к гипоксии. Но даже в этом случае стенокардия Принцметала может привести к смерти.
Факторами, повышающими риск внезапной смерти, являются:
- Метаболический синдром (толерантность к глюкозе, избыточный вес, гипертензия).
- Питание с избытком жиров и соли.
- Наличие крупной атеросклеротической бляшки в сочетании с высоким артериальным давлением.
- Курение, злоупотребление алкоголем.
- Системные васкулиты (волчанка) и другие состояния, характеризующиеся повышенным тромбообразованием и внутрисосудистым свертывание крови.
Как определить коронарную недостаточность?
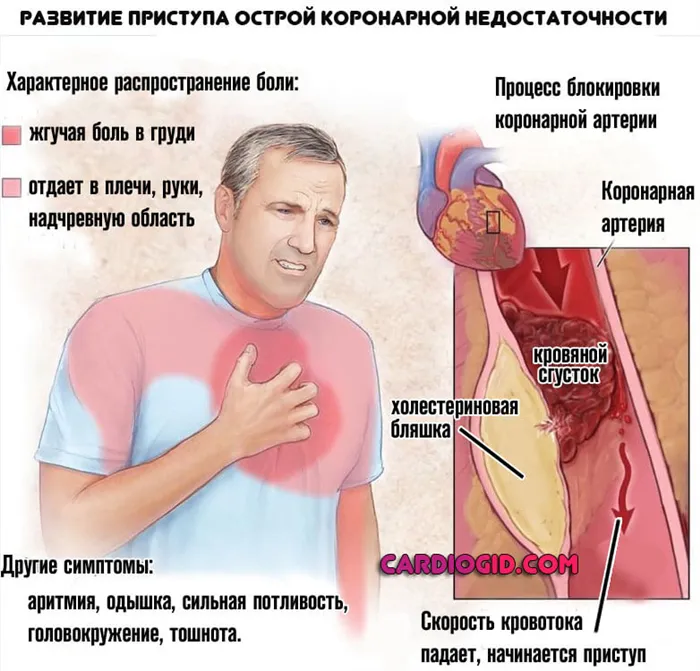
Проявляется в виде жгучей боли в области спины, которая может отдавать в левое плечо и лопатку, нижнюю челюсть и шею. Иногда возникает боль в спине, имитирующая симптомы остеохондроза.
Возможна и безболезненная форма заболевания, особенно у людей с сахарным диабетом.
Ишемический приступ сопровождается тревогой и страхом смерти, а иногда тошнотой и рвотой. Болезненные приступы провоцируются низкой температурой воздуха или воды (при нырянии в прорубь), физическими нагрузками и стрессом.
Отек легких также может возникнуть в результате сердечного приступа. недостаточности (сердечная астма). У пациента могут быть розовые пенистые выделения изо рта.
Для диагностики используются ЭКГ, ЭхоЭГ и коронарная ангиография. В случае инфаркта берутся образцы крови для биохимического анализа на тропонин, лактатдегидрогеназу и креатинфосфокиназу.
Первая помощь при обострении
Экстренное лечение заключается в срочном поступлении в медицинское учреждение для госпитализации пациента. Чтобы попытаться остановить приступ давления в груди, пациент должен лечь, расстегнуть пуговицы одежды, затрудняющие дыхание, и ослабить галстук. Человек должен находиться в хорошо проветриваемом, но теплом помещении.
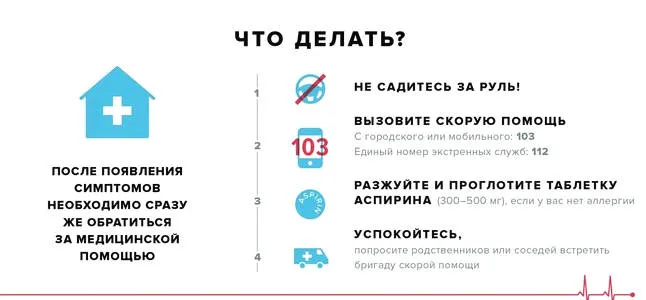
Нитроглицерин и другие нитраты используются для лечения коронарного стеноза. В сочетании с артериальной гипертензией бета-адренорецепторы полезны для снижения потребности тканей сердечной мышцы в кислороде.
Если приступ длится более 20 минут, пациенту дают жевательный аспирин, чтобы помочь растворить тромбоз.
В больнице при венозном тромбозе используются антикоагулянты (Клексан, гепарин) и фибринолитические ферменты, расщепляющие тромбы (альтеплаза, урокиназа). Эти препараты восстанавливают проницаемость кровеносных сосудов.
Триметазидин, рибоксин, предуктал (мидронат) назначаются как препараты для повышения устойчивости к ишемии. В тяжелых случаях аортокоронарное шунтирование.
Следовательно, острая коронарная недостаточность — опасное и болезненное состояние, для которого важны ранняя диагностика и лечение. Большинство пациентов могут избежать преждевременной смерти только благодаря ранней догоспитальной помощи.
При подготовке материала были использованы следующие источники.
Сердечно-сосудистые заболевания считаются одной из основных причин смерти во всем мире. Они делят первое место только с раками, опережая последних.
Причины
Трудно определить причины развития острая коронарная недостаточность, трудно определить. Однако он часто ассоциируется с такими заболеваниями, как:
- ишемическая болезнь сердца;
- пороки сердца;
- подагра;
- травмирование, отек головного мозга;
- панкреатит;
- бактериальный эндокардит;
- сифилитический аортит и т.п.
В качестве причин можно назвать следующие:
- эмболия;
- повышенная свертываемость крови;
- нехватка таких микроэлементов как магний и калий;
- перегрев;
- заболевания инфекционной природы, сопровождающиеся заражением крови;
- тяжелые интоксикации;
- попадание воздуха в коронарную артерию.
Наиболее распространенными причинами являются острой коронарной недостаточности — Спазмы и тромботические или атеросклеротические стенозы. Иногда нарушение кровообращения может быть вызвано инородным телом.
Симптомы
Когда развивается острая коронарная недостаточность, Симптомы не ограничиваются болью, хотя сильная жгучая боль в груди, отдающая в левую руку и под лопатку, является самым главным признаком патологии. Пациента сопровождает тревога, паника и иногда агрессия. Боль длительная и может продолжаться около часа.
Наблюдаются внешние изменения, такие как посинение губ и кожи. Пациенты жалуются на холод из-за снижения кровоснабжения. Первые признаки инфаркта миокарда могут появиться уже через 20 минут после начала приступа.
Приступ часто возникает в периоды интенсивной физической нагрузки или стресса. Пациент рефлекторно пытается переместиться в более удобное положение, но это не приводит к заметным изменениям. В связи с недостаточности Происходит нарушение сознания и недостаточное поступление кислорода к тканям мозга. Острый коронарная недостаточность характеризуется быстрой потерей сознания. Часто человек оказывается мертв уже через 10 минут, и усилия по реанимации оказываются тщетными.
Другие сопутствующие признаки острая коронарная недостаточность, являются:
-
;
- гипергидроз;
- тошнота, рвота;
- быстрое и аритмичное сердцебиение.
Диагностика
Для диагностики проводятся следующие тесты:
- Электрокардиограмма. Плюсом метода является то, что делать ЭКГ можно и на дому. Как правило, регистрация электрических импульсов отражает изменения, которыми характеризуется острая коронарная недостаточность сердца, и в очень редких случаях никаких нарушений не фиксируется.
- УЗИ. Используется для определения подвижности отдельных зон миокарда, выявления нарушений тока крови, выявления кровяных сгустков в полостях миокарда.. Метод, который позволяет не только с высокой точностью определить состояние сосудов, но и при необходимости провести удаление тромба и восстановить нормальный ток крови.
- Сцинтиграфия. Основана на введении в кровоток специфического вещества, движение которого по сосуду можно отследить. С помощь метода специалист определяет как кровь движется по сосудам, обнаруживает очаги ухудшения кровотока.
- Анализ крови. При повреждении клеток сердца происходит выброс в кровь тропонина и креатининфосфокиназы – маркеров некроза. Их обнаружение позволяет с точностью говорить об инфаркте миокарда.
Когда сердечно-сосудистая система испытывает повышенную нагрузку (из-за стресса или физических упражнений), потребность в кислороде увеличивается. Ограниченный коронарные Артерии перестают снабжать сердечную мышцу достаточным количеством крови. Выброс адреналина в ответ на холод или стресс вызывает спазм коронарных артерий, что приводит к развитию заболевания.
Лечение
Патологические состояния необходимо лечить. Лечение включает фармакологическую терапию, хирургическое вмешательство и профилактические меры. Лечение коронарной недостаточности начинается с управления атакой. С этой целью пациенту назначают нитроглицерин или изосорбида динитрат. Нитроглицерин можно принимать дома сразу после начала приступа, до прибытия медицинской бригады. Следует также вести записи о том, какие лекарства принял пациент и когда именно были приняты таблетки.
Эта информация необходима врачам скорой помощи для координации дальнейшего лечения.
В зависимости от симптомов и причин коронарной недостаточности пациенту может быть назначен аспирин для разжижения крови. Тиклопентина, который предотвращает слипание тромбоцитов и образование тромбов, используется в качестве экстренного лечения. Копидогрел также используется для предотвращения свертывания крови.
Для лечения патологического состояния используются следующие препараты:
- Бета-адреноблокаторы (Пропанолол, Эсмолол и др.) назначаются больным с сопутствующей тахикардией и повышенным артериальным давлением.
- Для купирования болевого синдрома используются обезболивающие препараты (Морфин, Диазепам и пр.).
- Тромботические средства направлены на растворение имеющихся тромбов и предотвращение образования новых сгустков крови (Урокиназа, Тенектеплаза и пр.).
- В случае повышенной нервозности и страха возможно применение успокоительных средств.
Хирургия
Самые распространеХирургические методы, такие как. коронарное Хирургическое шунтирование и стентирование. Коронарная артерия недостаточность Хирургическая форма характеризуется значительным сужением или повреждением кровеносных сосудов.
Шунтирование проводится для обеспечения нормального кровотока в обход поврежденных сосудов.
Стентирование, с другой стороны, направлено на расширение суженных артерий. Внутрь кровеносного сосуда помещается специальная сетка (каркас). Затем скелет вскрывается, расширяя сосуд и улучшая кровоток.
Ангиопластика — это хирургическая процедура, при которой используется специальный катетер для улучшения проходимости сосуда. Тромб и атеросклеротическая бляшка также удаляются для улучшения кровотока. В некоторых случаях артерии очищаются механически с помощью дрели.
Профилактика
За годы исследований заболеваний сердца и сосудов ученые сделали много полезных открытий, которые помогли предотвратить острой коронарной недостаточности.
Для профилактики заболеваний сердечно-сосудистой системы необходимо соблюдать следующие правила:
- Здоровое питание. Отказ от чрезмерно жирной и вредной пищи не только благотворно влияет на состояние сосудов, но улучшает фигуру. Отсутствие лишнего веса нормализует артериальное давление и снижает нагрузку на сердце.
- Отказ от вредных привычек улучшает общее состояние артерий, препятствует появлению спазмов резкого сужения сосудов.
- Контроль для состоянием здоровья осуществляется с помощью ежегодных медосмотров. Регулярные анализы и диагностические процедуры позволяют отслеживать состояния сердечно-сосудистой системы.
- Снижение стресса в повседневной жизни непростая задача. Но отсутствие лишней психоэмоциональной нагрузки благотворно действует на здоровье человека.
Заболевания и патологии сердца должны находиться под пристальным наблюдением врача. Острый коронарная недостаточность Заболевания сердца должны тщательно наблюдаться и контролироваться врачами и сердечно-сосудистыми хирургами. При появлении симптомов не следует переносить лечение или заниматься самолечением. Своевременная квалифицированная помощь может спасти жизнь пациента. Современная медицина располагает несколькими методами лечения, которые дают хорошие результаты.
Лечение неоднозначное. В зависимости от типа и характера вмешательства оно может быть консервативным, радикальным или хирургическим. Лечение зависит от возраста и основного заболевания.
Симптомы острой коронарной недостаточности и ХСН
В случае внезапного прекращения кровотока по одной или нескольким коронарным артериям, в созависимой области сердечной мышцы возникает гипоксия и нарушаются обменные процессы, что приводит к острой коронарной недостаточности. Клинически пациенты описывают симптомы, характерные для стенокардии, такие как боль в спине и одышка.
Классические симптомы острой коронарной недостаточности:
- боли в области сердца давящего характера с иррадиацией в лопатку, шею, руку, живот;
- выраженное чувство беспокойства;
- бледность кожных покровов;
- страх наступления смерти;
- чувство острой нехватки воздуха, выраженная одышка.
Описанные выше симптомы могут ухудшиться перед смертью.
При хронической коронарной недостаточности Симптомы прогрессируют медленно. Она начинается с приступов стенокардии, которые возникают только при значительной физической нагрузке, т.е. приступы острой сердечной недостаточности. Прогрессирующее ухудшение коронарного Прогрессирующее ухудшение кровотока, приводящее к учащению приступов, прогрессирующему кардиосклерозу и развитию ишемической кардиомиодистрофии.
Анализы и диагностика
Важную роль в диагностике острой Диагностика хронических сердечных аритмий недостаточности Электрокардиография в покое и во время контролируемой физической нагрузки имеет важное значение для диагностики хронических заболеваний сердца. Характерный признак, указывающий на наличие патологии у пациента. с коронарным Увеличение сегментов ST во время максимальной физической нагрузки или через 2-5 минут после нее является характерным признаком, указывающим на наличие патологии системы кровообращения. Сердечные аритмии, возникающие во время теста с физической нагрузкой, также являются косвенным признаком патологии системы кровообращения.
Коронарная ангиография может использоваться для оценки состояния коронарных сосудов путем выявления стенотических или обструктивных поражений сосудов. Метод заключается в приеме рентгеноконтрастных веществ и последующей оценке проницаемости сердечных артерий.
Лабораторная диагностика основана на уровне креатинин-киназы, глюкозы, электролитов, триглицеридов, АЛТ, АСТ, общего холестерина и лактатдегидрогеназы в крови. Решающее значение имеют маркеры повреждения миокарда вследствие гипоксии и тропонин I и T. Высокие концентрации подозрительны для инфаркта миокарда или другого повреждения миокарда.
Дифференциальная диагностика проводится со следующими состояниями:
-
; ;
- язвенное поражение пищеварительного тракта ;
- эмболия лёгочной артерии; ; плечевого сустава;
- расслоение аорты и др.
Сердечные гликозиды не показаны из-за риска ухудшения состояния, так как сократительная способность сердца минимальна. Возможен полный арест.
Формулировка диагноза
Эпизод ОСА следует учитывать при постановке окончательного диагноза. Документация является важным моментом в ведении этих пациентов, поскольку ОСА является сильным прогностическим фактором в их прогнозе. При возникновении СОАС или рецидивов СОАС необходим тщательный анализ причин, последующего наблюдения и вариантов лечения, как в настоящее время, так и в долгосрочной перспективе. Информация об эпизоде СОАС важна для обеспечения непрерывности лечения. Однако зачастую он все еще отсутствует или теряется в текущем диагнозе, который увеличивается по мере роста числа вариантов.
Подавляющее большинство случаев ОСАС — это эпизоды ОСАС у пожилых пациентов, подавляющее большинство которых характеризуется наличием различных кардиологических заболеваний (гипертоническая болезнь сердца, ишемическая кардиомиопатия, постинфарктный кардиосклероз, дегенеративные поражения клапанов, фибрилляция предсердий и др. ). и т.д.) и экстракардиальные сопутствующие заболевания, которые обычно также многочисленны (хроническая болезнь почек, сахарный диабет, анемия, хроническая обструктивная болезнь легких, цереброваскулярная болезнь, апноэ сна, заболевания щитовидной железы) и усугубляют сердечнуюнедостаточность и его декомпрессии 18,19. Традиционно диагностика начинается с основного заболевания, затем его последствий (которые могут быть многочисленными и конкурировать с сердечными заболеваниями). недостаточностью – почечная недостаточность, дыхательная недостаточность, цереброваскулярная недостаточность). Таким образом, существует вероятность того, что в таких случаях диагноз ДМРЛ может быть пропущен. Учитывая прогностическую значимость ЦМВИ и количество диагностированных случаев (рис. 4).острени(рис. 4), то продолжительность этого процесса должна быть указана в диагнозе (или сопутствующем наложении).
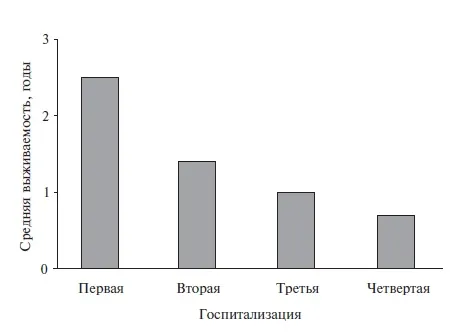
Рисунок 4. Выживаемость у пациентов с СОАС.
В случае недавно начавшегося СОАС существует также вероятность того, что это не будет упомянуто в отчете о выписке (или диагнозе). Например, во многих случаях инфаркта миокарда признаки умеренного ОСА могут быстро разрешиться в отделении интенсивной терапии (после реваскуляризации), и когда пациента выписывают из общей (кардиологической) палаты, клиницисты не упоминают об этом в диагнозе как о банальной детали бустера, потерявшей свое значение.
- ИБС: острый Инфаркт миокарда с передней элевацией ST-сегмента (дата), осложненный ОСН (II стадия по Killip, дата). Реваскуляризация: катетеризация и имплантация стента в проксимальную часть передней межжелудочковой артерии (дата). Стабилизация работы сердца недостаточности на уровне 2 функционального класса (дата).
- Дилатационная кардиомиопатия. ХСН 2Б стадия, острая декомпенсация (первый эпизод, отек легких, дата), компенсация на уровне 3 функционального класса (дата).
Припадок может быть спровоцирован психологическим или физическим стрессом или не иметь очевидной причины. Существует два типа коронарного синдрома острой фазы:
Диагностика
Внезапная сердечная смерть диагностируется кардиологом или другим медицинским специалистом. За пределами больницы распознать остановку сердца могут обученные специалисты первой помощи (врачи скорой помощи, пожарные, полицейские) или люди, случайно оказавшиеся поблизости и обладающие соответствующими знаниями. Вне больницы диагноз ставится исключительно на основании клинических признаков. Дополнительные техники используются только в среде ОРИТ, где их применение занимает мало времени. Методы диагностики включают:
- Аппаратное пособие. На кардиомониторе, к которому подключен каждый пациент реанимационного отделения, отмечается крупноволновая или мелковолновая фибрилляция, желудочковые комплексы отсутствуют. Может наблюдаться изолиния, но подобное происходит редко. Показатели сатурации быстро снижаются, артериальное давление становится неопределяемым. Если больной находится на вспомогательной вентиляции, аппарат ИВЛ сигнализирует об отсутствии попыток самостоятельного вдоха.
- Лабораторная диагностика. Проводится одновременно с мероприятиями по восстановлению кардиальной деятельности. Большое значение имеет анализ крови на КЩС и электролиты, в котором отмечается сдвиг pH в кислую сторону (снижение водородного показателя ниже 7,35). Для исключения острого инфаркта может потребоваться биохимическое исследование, при котором определяется повышенная активность КФК, КФК МВ, ЛДГ, повышается концентрация тропонина I.
Неотложная помощь
Помощь пострадаРеанимация проводится на месте, и после восстановления сердечного ритма осуществляется перевод в ОРИТ. Вне отделения интенсивной терапии реанимация проводится с использованием самых простых базовых методик. В условиях больницы или скорой помощи могут использоваться сложные методы электрической или химической дефибрилляции. В реанимации используются следующие техники:
- Базовая СЛР. Необходимо уложить пациента на жесткую ровную поверхность, очистить дыхательные пути, запрокинуть голову, выдвинуть нижнюю челюсть. Зажать пострадавшему нос, положить на рот тканевую салфетку, обхватить его губы своими губами и сделать глубокий выдох. Компрессию следует осуществлять весом всего тела. Грудина должна продавливаться на 4-5 сантиметров. Соотношение компрессий и вдохов – 30:2 независимо от числа реаниматоров. Если сердечный ритм и самостоятельное дыхание восстановились, нужно уложить больного на бок и дождаться врача. Самостоятельная транспортировка запрещена.
- Специализированная помощь. В условиях лечебного учреждения помощь оказывают развернуто. При выявлении на ЭКГ мерцания желудочков производят дефибрилляции разрядами по 200 и 360 Дж. Возможно введение антиаритмиков на фоне базовых реанимационных мероприятий. При асистолии вводят адреналин, атропин, натрия бикарбонат, хлористый кальций. Пациента в обязательном порядке интубируют и переводят на искусственную вентиляцию легких, если это не было сделано ранее. Показано мониторирование для определения эффективности врачебных действий.
- Помощь после восстановления ритма. После восстановления синусового ритма ИВЛ продолжают до восстановления сознания или дольше, если этого требует ситуация. По результатам анализа КЩС производят коррекцию электролитного баланса, pH. Требуется круглосуточное мониторирование жизнедеятельности больного, оценка степени поражения центральной нервной системы. Назначается восстановительное лечение: антиагреганты, антиоксиданты, сосудистые препараты, дофамин при низком АД, сода при метаболическом ацидозе, ноотропные средства.
Прогноз и профилактика
Прогноз при всех видах АРФ неблагоприятный. Риск ишемического поражения тканей ЦНС, скелетных мышц и внутренних органов высок, даже если реанимация начата немедленно. Вероятность успешного восстановления сердечного ритма выше при фибрилляции желудочков, тогда как полная асистолия менее благоприятна. Профилактика заключается в раннем выявлении заболеваний сердца, воздержании от курения и употребления алкоголя и регулярных умеренных аэробных физических нагрузках (бег, ходьба, прыжки на скакалке). Следует избегать чрезмерных физических нагрузок (поднятие тяжестей).
1. внезапная сердечная смерть и ишемическая болезнь сердца / Бокерия О.Л., Биниашвили М.Б. // Анналы аритмологии.
2. внезапная сердечная смерть: причины, патофизиология, диагностика, лечение, профилактика/ В.В. Романенко, З.В. Романенко // Медицинские новости — 2012 — №6.
3-е Национальное руководство по оценке риска и профилактике внезапной сердечной смерти / Шляхто Е.В. Арутюнов Г.П. Беленков Ю.Н. // Архивы внутренней медицины. — 2013.