Классификация эмболов основана на типе поршня и его возможном обнаружении после прекращения движения. Основные виды эмболии перечислены в таблице.
Легочная эмболия. Симптомы, диагностика и лечение легочной эмболии.
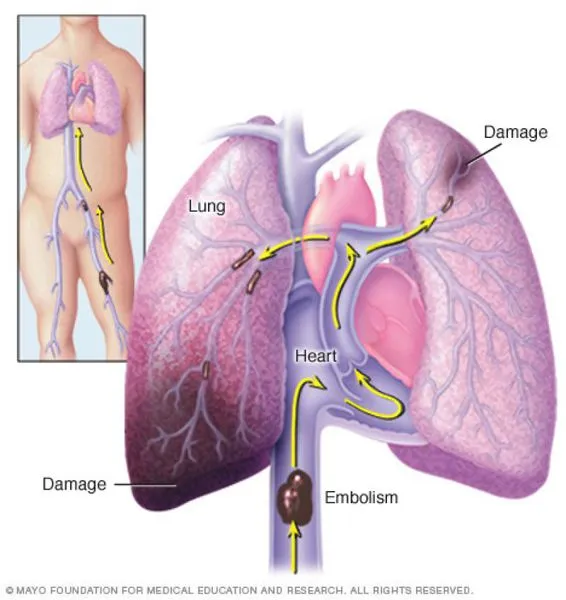
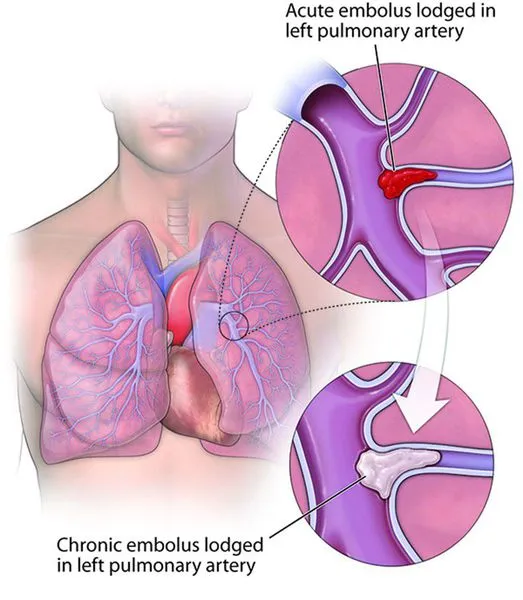
Легочная эмболия, или эмболия легочной артерии, возникает, когда крупный кровеносный сосуд (артерия) в легком внезапно закупоривается, обычно сгустком крови.
В большинстве случаев сгустки крови (тромбы), которые попадают в артерию, очень маленькие и не очень опасны, но могут вызвать повреждение легких. Однако если тромб большой и препятствует притоку крови к легким, это может привести к летальному исходу. В таких ситуациях экстренное лечение может спасти жизнь пациента и значительно снизить риск возникновения целого ряда проблем в будущем.
Симптомы болезни
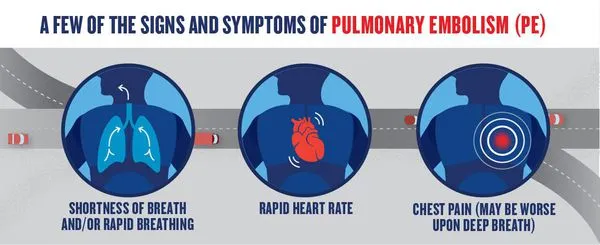
Наиболее распространенными симптомами тромбоэмболии легочной артерии являются
- Внезапная одышка;
- Боль в груди, которая усиливается при кашле и глубоком вдохе;
- Кашель с розовой и пенистой слизью.
Легочная эмболия может также вызывать более распространенные и неспецифические симптомы. Например, пациент может испытывать беспокойство, головокружение, учащенное сердцебиение, потливость или потерю сознания.
Появление этих симптомов является поводом для немедленного обращения за медицинской помощью, особенно если симптомы эмболии внезапные и тяжелые. Причины тромбоэмболии легочной артерии.
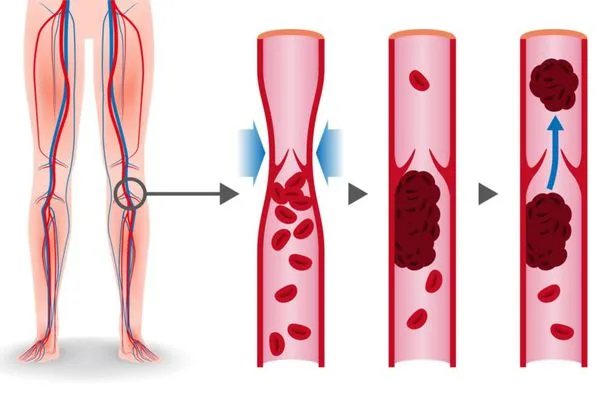
В большинстве случаев тромбоэмболия легочной артерии вызывается сгустком крови в ноге, который отделяется и по кровотоку попадает в легкие. Тромбы в венах возле кожи не вызывают тромбоэмболию легочной артерии. Однако тромбоз глубоких вен (так называемый тромбоз глубоких вен) сопряжен со значительными рисками.
Закупорка артерий может быть вызвана и другими причинами, например, опухолями, пузырьками воздуха, амниотической жидкостью или жиром, попадающими в кровеносные сосуды при переломах. Однако такое случается редко.
Факторы повышающие риск развития легочной эмболии
Все факторы, повышающие вероятность образования тромбов и сгустков крови, также повышают риск тромбоэмболии легочной артерии. У некоторых людей склонность к образованию тромбов является врожденной. В других случаях на образование тромбов могут влиять следующие факторы
- Длительная физическая неактивность. Это может произойти, когда человек долгое время остается в постели после операции или тяжелой болезни, или, к примеру, при длительных путешествиях на автомобиле;
- Перенесенная операция, которая затрагивает ноги, бедра, область живота или головной мозг;
- Некоторые заболевания, такие как рак, сердечная недостаточность, инсульт или тяжелые инфекционные заболевания;
- Беременность и роды, особенно путем кесарева сечения;
- Прием противозачаточных таблеток или гормональная терапия;
- Курение.
Риск образования тромбов повышен у пожилых людей (особенно старше 70 лет) и у тех, кто страдает избыточным весом или ожирением.
Хроническая тромбоэмболическая легочная гипертензия (ХТЛГ) — это тип заболевания, при котором происходит тромботическая обструкция мелких и средних ветвей легочных артерий, что приводит к повышению давления в легочных артериях и правых отделах сердца (влагалище и брюшной полости).
Общие сведения
Воздушная эмболия (ВЭ) — это острое состояние, возникающее при попадании воздуха в кровеносный сосуд извне. Количество вводимого газа должно составлять не менее 10-20 мл за один раз. В противном случае он растворяется в крови, не причиняя вреда. Это состояние считается очень редким, так как оно не превышает 2% от всех возможных окклюзий сосудов. Он выявляется с одинаковой частотой у мужчин и женщин и не зависит от возраста. Смертность при ранней диагностике и специализированной медицинской помощи составляет 10-40%. Отсутствие медицинской помощи при респираторной и церебральной эмболии приводит к летальному исходу в 90% случаев.
Причины
Добровольное попадание воздуха в кровеносную систему здорового человека практически невозможно. Поскольку давление в большинстве сосудов избыточно по сравнению с атмосферой, при повреждении стенок сосуда не происходит вдыхания газа. Исключением является внутренняя убойная вена, где давление во время вдоха ниже атмосферного. У обезвоженных пациентов ситуация иная. Из-за снижения CIC давление в центральном сосуде становится отрицательным, и нарушение целостности стенки сосуда может привести к проникновению газа из окружающей среды. Обычные причины обструкции воздуха включают
- Травматизация. Атмосферные газы проникают в кровь при баротравме легких (резкое всплытие с глубины, неправильно подобранный режим аппарата ИВЛ), повреждениях грудной клетки, сопровождающихся разрывом кровеносных сосудов. ВЭ также выявляется на фоне травм других анатомических зон при отсутствии своевременной остановки профузного кровотечения.
- Роды. Проникновение газов становится возможным при разрыве плацентарных венозных синусов. Воздух в поврежденные сосуды нагнетается под давлением во время маточных сокращений. Заболевание развивается независимо от величины центрального венозного давления. Симптоматика может возникать не только непосредственно в родах, но и спустя 1-2 суток.
- Медицинские процедуры. К манипуляциям с высоким риском формирования ВЭ относят операции на сосудах, органах грудной клетки, головном мозге, если в ходе вмешательства производится вскрытие венозного синуса. Кроме того, воздух систему кровоснабжения может попадать при неплотном соединении инфузионной системы с центральным венозным катетером или в процессе инфузионной терапии. Подобное происходит при отрицательном ЦВД.
Патогенез
Большие пузырьки воздуха в кровотоке могут привести к закупорке кровеносных сосудов. Чаще всего исключаются артериальные перетяжки, питающие вены легких, сердечно-сосудистые сосуды и головной мозг. При поражении легочных артерий наблюдается периферическая внутрисосудистая гипертензия, перегрузка RV и острая правожелудочковая недостаточность. Левый желудочек вовлекается еще больше, при этом снижается сердечная отдача, нарушается периферическое кровообращение и развивается шок. ЛА дыхательных путей сопровождается бронхоспазмом, вентиляционным гематопоэтическим дисбалансом, инфарктом легких и дыхательной недостаточностью.
При снижении притока крови к сосудам головного мозга патогенез соответствует типу ишемического инсульта. В определенных участках мозга нарушается кровоснабжение, и нервная ткань погибает от недостатка кислорода. Появляются участки некроза и несколько мелких кровоизлияний в ткани мозга. Дальнейшие процессы заболевания зависят от места повреждения. Могут возникнуть паралич, парез, когнитивные нарушения и нарушение деятельности внутренних органов.
Устройство называется «сторож» («watchman» — изображение) и предназначено для закрытия левого влагалищного отростка и предотвращения попадания сгустков крови в мозг и возникновения ишемического инсульта.
Симптомы тромбоэмболии легочной артерии
Симптомы заболевания различны. Не существует одного симптома, который можно было бы точно описать при диагнозе terra.
Точки Терра включают боль в груди, одышку, кашель, кровохарканье, снижение артериального давления, цианоз и обмороки. Это может произойти в различных других ситуациях.
Диагноз часто ставится после исключения острого инфаркта миокарда. Особенностью одышки при ТЭЛА является то, что она не связана с внешней причиной. Например, пациентка утверждает, что не может подняться на второй этаж, но накануне сделала это без усилий. При мелких ветвях легочных артерий симптомы неизвестны и вначале неспецифичны. Признаки инфаркта легких появляются только на 3-5 день. Боль в груди, кашель, кровохарканье, плевральные скопления (скопление жидкости в организме). Лихорадочный синдром развивается в течение 2-12 дней.
Полный спектр симптомов проявляется только у одного из семи пациентов, но один или два пункта встречаются у всех пациентов. Если поражены мелкие ветви легочных артерий, диагноз обычно не ставится до стадии инфаркта легкого, т.е. через 3-5 дней. Пациенты с хронической терой находятся под наблюдением специалиста по респираторным заболеваниям в течение длительного времени, но ранняя диагностика и лечение могут уменьшить одышку и улучшить качество жизни и прогноз.
Поэтому, чтобы минимизировать затраты на диагностику, были разработаны шкалы для определения вероятности заболевания. Хотя эти шкалы считаются приблизительно эквивалентными, женевская модель оказалась более подходящей для наружных и внутренних пациентов по шкале P.S. Well. Они очень полезны и включают как основные причины (тромбоз глубоких вен, история неоплазии), так и клинические симптомы.
Помимо диагностики ВТЭ, врачам необходимо выявить причину тромбоза, что может быть непросто. Это связано с тем, что образование тромбов в венах нижних конечностей часто протекает бессимптомно.
Патогенез тромбоэмболии легочной артерии
Патогенность основана на механизме венозного тромбоза. Венозный тромбоз вызывается снижением венозного кровотока вследствие сокращения мышц, варикозного расширения вен и пассивного сужения стенок вен при отсутствии сдавливания массы. Сегодня врачи не могут диагностировать тазовые вены (40% пациентов). Венозный тромбоз может развиться в результате
- нарушении свертывающей системы крови — патологическом или ятрогенном (полученном в результате лечения, а именно при приёме ГПЗТ);
- повреждении сосудистой стенки вследствие травм, оперативных вмешательств, тромбофлебита, поражения её вирусами, свободными радикалами при гипоксии, ядами.
Тромбоз можно обнаружить с помощью ультразвука. Опасности связаны со стенками сосуда, которые перемещаются в просвет. Они могут отделяться и перемещаться в легочную артерию в процессе кровообращения. 1
Гемодинамические эффекты тромбоза возникают при поражении 30-50% опухолей в легочных артериях. Тромбоэмболия легочной артерии приводит к повышению сопротивления кровеносной системы мелких сосудов, что приводит к повышению давления в правом желудочке и острой правожелудочковой недостаточности. Однако тяжесть поражения сосудов определяется не только опухолью при артериальном тромбозе, но и гипертензией при невропатической системе, вазоконстрикцией и повышенным высвобождением серотонина, тромбоксана и гистамина, что приводит к быстрому повышению давления в легочной артерии. Нарушается транспорт кислорода, а также гиперкарбонизация (повышение уровня углекислого газа в крови). Правый желудочек увеличен, трихолемма и коронарный кровоток под угрозой. Наполнение левого желудочка снижается по мере уменьшения сердечного выброса и развития диастолической дисфункции. Возникающая при этом системная гипотензия (падение артериального давления) может сопровождаться обмороком, коллапсом, кардиогенным шоком и даже клинической смертью.
Возможность временной стабилизации артериального давления создает иллюзию, что пациент гемодинамически стабилен. Однако через 24-48 часов вторая волна артериального давления, вызванная повторной тромбоэмболией, продолжила тромбоз, вызванный неадекватной антикоагуляцией. Систематическая гипооксигенация и недостаточное коронарное кровоснабжение создают порочный круг, приводящий к прогрессирующей недостаточности кровообращения в правом желудочке.
Малые поршни не усугубляют общее состояние и могут проявляться гемопоэзом и ограниченной пневмонией вследствие инфаркта. 5
Классификация и стадии развития тромбоэмболии легочной артерии
Терра имеет несколько классификаций. в зависимости от тяжести процесса, от объема пораженных каналов и от скорости эволюции, но трудно применимы клинически.
В зависимости от объема пораженного сосудистого слоя различают следующие типы ТЭПА.
- Массивная — эмбол локализуется в основном стволе или главных ветвях лёгочной артерии; поражается 50-75% русла. Состояние больного — крайне тяжёлое, наблюдается тахикардия и снижение артериального давления. Происходит развитие кардиогенного шока, острой правожелудочковой недостаточности, характеризуется высокой летальностью.
- Эмболия долевых или сегментарных ветвей лёгочной артерии — 25-50% поражённого русла. Имеются все симптомы заболевания, но артериальное давление не снижено.
- Эмболия мелких ветвей лёгочной артерии — до 25% пораженного русла. В большинстве случаев бывает двусторонней и, чаще всего, малосимптомной, а также повторной или рецидивирующей.
Клиническое течение ТЭЛА бывает острым («молниеносным»), острым, подострым (длительным) и хроническим рецидивирующим. Как правило, часть заболевания связана с опухолями тромбозом легочных артерий.
В зависимости от тяжести заболевания, болезнь может быть тяжелой (16-35%), умеренной (45-57%) или легкой (15-27%).
Стратификация риска с использованием современных шкал (PESI, SPSI), включающих 11 клинических маркеров, имеет большее значение в определении прогноза пациентов с тер. На основании этого индекса пациентов относят к одной из пяти категорий (I-V), при этом 30-дневная смертность варьируется в пределах 1-25%.
После проведения эндоваскулярной тромбэктомии (удаления тромба) кровоток был восстановлен в левом бассейне промежуточного инсульта (указано стрелками). Эндоваскулярная тромбэктомия (удаление тромба) исправила правую гемиплегию у пациентов после ишемического инсульта.
Диагностика эмболии
При подозрении на эмболию необходимо быстро принять меры, так как промедление может привести к летальному исходу.
Основная диагностическая процедура:.
- клинический анализ крови и мочи;
- биохимический анализ крови;
- рентген обычный и с контрастом;
- ЭКГ, УЗИ сердца;
- артериография для оценки работы лёгких;
- сцинтиграфия;
- допплерография;
- исследование глазного дна;
- измерение артериальных показателей;
- КТ, МРТ.
Во время лечения проводится ряд диагностических мероприятий, позволяющих оценить степень эффективности лечения и своевременное лечение осложнений.
Лечение эмболии
Симптомы эмболии лечатся в больнице, при этом неотложное лечение направлено на нормализацию дыхания, кровообращения, функции легких и мозга. После улучшения состояния фармацевтическая терапия может быть продолжена в домашних условиях под наблюдением участкового врача. В качестве дополнительной формы лечения назначается физиотерапия, а в тяжелых случаях требуется хирургическое вмешательство.
ВАЖНО! До приезда скорой помощи пациент лежит на левом боку, голова опущена, ноги слегка приподняты.
Лекарства
Цели лечения: купирование симптомов вынашивания, нормализация процесса выздоровления, профилактика осложнений. Лечение длится от двух недель до нескольких месяцев.

- производные гепарина – Надропарин кальция, Эноксапарин натрия, снижают вязкость крови, предотвращают тромбообразование;
- тромболитики – Стрептокиназа, Урокиназа, разрушают тромбы;
- вазопрессоры – Норадреналин, Кордиамин, назначают при снижении АД на фоне эмболии;
- осмотические диуретики – Альбумин, Маннитол, вводят внутривенно при подозрении на отёк мозга, для устранения излишков жидкости в лёгких;
- седативные препараты – Фенибут, Новопассит, Афобазол, нормализуют работу нервной системы;
- кортикостероиды – Преднизолон, Целестон, практикуют при любых формах эмболии для снижения риска закупорки сосудов;
- НПВС – Анальгин, Пенталгин, снижают температуру, устраняют болевой синдром;
- антибиотики широкого спектра действия – Аугментин, Доксициклин, эффективны при бактериальных патологиях сосудов.
В период лечения и восстановления из рациона следует исключить жирную, жареную, копченую и соленую пищу, консервы, сладости, алкоголь, нешлифованные продукты, бобовые, капусту всех видов, крепкий чай и кофе.
Физиотерапия
Физиотерапия является важной частью восстановительного периода и помогает улучшить кровообращение.
Виды физиотерапии:.
- пневмомассаж;
- электростимуляция;
- электрофорез с медикаментами;
- импульсная терапия;
- магнитотерапия;
- рефлексотерапия;
- гальванизация;
- лечебные ванны.
Операция
Операция проводится при тяжелой эмболизации, частых рецидивах, неудаче консервативного лечения, эмболизации легочной артерии и внезапном снижении АД.
- эмболэктомия – удаление частиц, которые спровоцировали полное или частичное отсутствие внутреннего пространства сосуда;
- тромбэндартерэктомия – иссечение внутренней артериальной стенки вместе с прикреплённой к ней бляшкой.
Для предотвращения эмболизации в нижнюю вогнутую вену помещается фильтр. При этом специальная сетка, удерживающая тромб из артерии, помещается в нижнюю вогнутую вену для предотвращения повторной эмболизации.
Возможные последствия и осложнения
Своевременных медицинских эмболий не бывает, но смертность от них составляет 5-13%.
Патологические процессы приводят к:.
- тяжёлые заболевания лёгких, головного мозга, сердца, печени;
- кровоизлияние в мозг, другие внутренние органы;
- гипоксия, ишемия, инфаркт, некроз;
- паралич;
- снижение остроты зрения, слуха.