В случае сильной боли в спине, повышения температуры и других острых симптомов необходимо вызвать скорую помощь, так как промедление опасно для жизни.
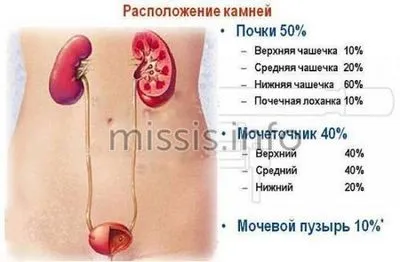
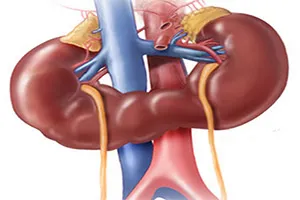
Подковообразная почка

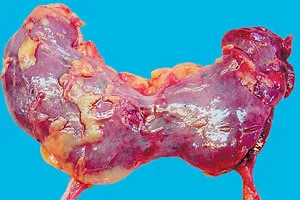
Это состояние вызывается различными причинами, когда один из почечных полюсов сросся и между ними образовался перешеек. Такое патологическое состояние часто называют «медицинской находкой», поскольку эта патология часто не вызывает у пациента никакого дискомфорта и протекает бессимптомно или только со слабой симптоматикой. По этой причине подковообразную почку обнаруживают случайно во время ультразвукового исследования других заболеваний, которые иногда не имеют никакого отношения к мочевыводящим путям.
Подковообразная почка: этиология и патогенез
- патологического течения беременности;
- инфекционных заболеваний беременной женщины различного генеза особенно в первом триместре;
- разных заболеваний и медикаментозного лечения беременной;
- воздействия на плод различных токсических веществ и т.д.
Определить точную этиологию практически невозможно. Что известно с уверенностью, так это то, что естественный процесс формирования и вращения почек нарушается под воздействием различных внешних или внутренних факторов. В норме формирование этого органа происходит в три этапа:
- формирование предпочки или пронефрос;
- образование первичной почки или мезонефрос;
- формирование вторичного органа.
В тот момент, когда у эмбриона формируется вторичная почка, одновременно происходит перемещение почки в позвоночном столбе (миграция почки). Различные негативные факторы могут повлиять на ход этих процессов и привести к нарушению миграции почки, в результате чего возникают различные анатомо-структурные аномалии органа, в том числе подковообразная почка.
Подковообразная почка встречается у одного из 500 новорожденных и, по наблюдениям, почти в три раза чаще у младенцев мужского пола.
Этот порок характеризуется слиянием почек. Наиболее распространенной формой аномалии является слияние нижних полюсов обеих почек. Реже противоположные полюса органа срастаются. В любом случае, такая почка имеет аномальную структуру и кровоток, что может только повлиять на функциональные свойства органа. Кроме того, подковообразная почка часто ассоциируется с дистопией — нетипичным положением органа. На фоне такой аномалии у пациента со временем развиваются запоры и различные урологические заболевания. Наиболее распространенными патологиями, исходящими из подковообразной почки, являются:
- пиелонефрит;
- гидронефроз;
- нефролитиаз;
- повышенное артериальное давление;
- острая или хроническая почечная недостаточность.
Симптомы патологического состояния подковообразной почки
Как правило, подковообразная почка не является единственной аномалией развития и сопровождается гидроцефалией, различными пороками развития аноректальной системы, скелета (заячья губа, расщелина нёба и т.д.) и расщелиной позвоночника. Если у пациента подковообразная почка, многие органы и их системы также ослаблены. Симптоматика варьируется в зависимости от конкретного расположения почки. При подковообразной форме почки нарушается кровоснабжение и снабжение нервов, что может привести к боли различной интенсивности и локализации. Боль возникает после любой физической нагрузки, а также после сгибания и разгибания тела. Чаще всего боль возникает в области пупка, эпигастрия, таза или нижней части живота.
Пациенты с болезнью подковообразной почки часто имеют проблемы с кишечником, такие как запоры, перистальтика кишечника или спастические боли. Болевой синдром сопровождает пациента на протяжении всей его жизни, поэтому со временем у него развиваются психоэмоциональные нарушения: Неврастения, истерия, нарушения сна и т.д.
Камень в почке вызывает нарушение кровотока как в самой почке, так и во всем организме. У пациента может быть кровь в моче (гематурия), варикозное расширение вен и сильные отеки ног. У женщин эта аномалия может привести к самопроизвольному аборту на любом сроке беременности, но чаще всего в третьем триместре, когда возникают преждевременные роды и нарушения менструального цикла.
Аномальное строение почек часто приводит к развитию пиелонефрита, нефролитиаза и гидронефроза, а также повышает риск развития злокачественных и доброкачественных новообразований.
Поэтому симптомы зависят от конкретных патологических изменений в лоханочной почке.
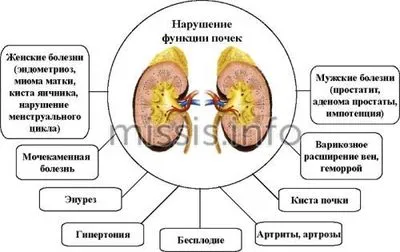
Болезни почек у женщин — виды
Боль в спине, где расположены почки, не всегда указывает на развитие аномалий мочевыводящих путей. Остеохондроз, грыжа позвоночника и многие другие заболевания могут вызывать дискомфорт. Однако если появляются дополнительные симптомы, такие как лихорадка или заболевания мочевыводящих путей, то заболевание почек у женщин встречается очень часто. Именно эти заболевания чаще всего вызывают дискомфорт:
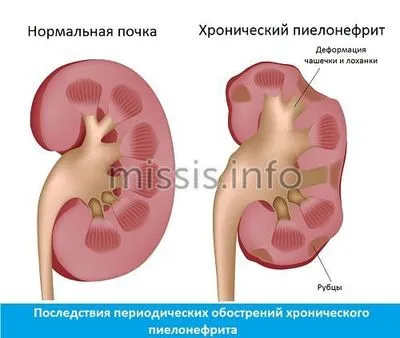
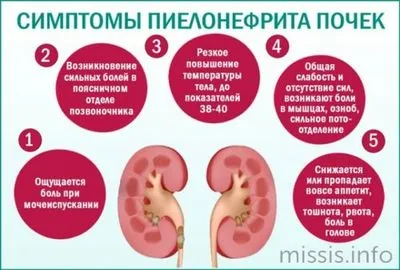
- Пиелонефрит. Распространенная патология, вызывающая воспаление почечных лоханок. Пиелонефрит бывает острым, хроническим, он опасен риском гибели нефронов, отеком органа, развитием почечной недостаточности.
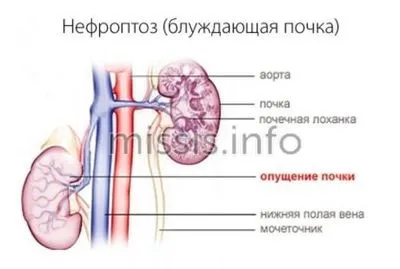
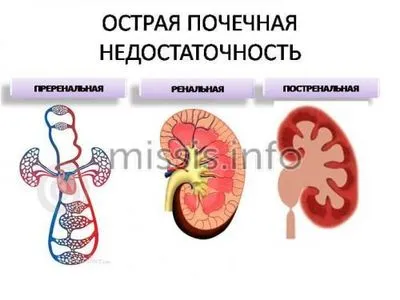
Как болят почки у женщин?
Проблемы с почками часто маскируются под другие заболевания. Неопытному человеку трудно определить, где находится боль. Маловероятно, что только вы сможете провести дифференциальный диагноз. Чтобы точно знать, где болят почки, нужно запомнить их расположение — по обе стороны от позвоночника в спине. При возникновении дискомфорта важно точно определить место возникновения боли. Чаще всего ощущения распространяются только на одну сторону тела. Боль возникает чуть ниже ребер в спине. В большинстве случаев ощущения передаются другим органам. Следующие области также могут быть болезненными:
- пах;
- половые органы;
- мочевой пузырь и мочеиспускательный канал;
- внутренняя поверхность бедра.
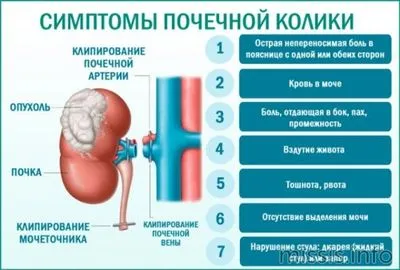
При мочекаменной болезни наблюдается повышенная перистальтика (сокращение органа) и спазмы мочеточника. Отток мочи нарушается из-за утечки камня. Это вызывает боль в нижней части спины. Если боль вызвана воспалением, объем почки увеличивается. Наблюдается сильное растяжение капсулы почки, которая содержит множество нервных окончаний. Это вызывает сильные боли в спине.

Чтобы понять, как болят почки у женщины, необходимо знать соответствующие симптомы. Когда возникают проблемы с этим органом, появляется чувство слабости, усталости и жара. У человека пропадает аппетит и снижается масса тела. Когда у женщин болят почки, лечение зависит от симптомов. Многие заболевания почек протекают в латентной форме и не имеют ярко выраженных симптомов. Может наблюдаться слабость, снижение трудоспособности, усталость и отеки (особенно по утрам).
Почему развиваются патологии почек?
Женская уретра широкая и короткая и находится очень близко к анусу и влагалищу — участкам тела, где имеется богатая бактериальная флора. Поэтому инфекция часто проникает в уретру, откуда бактерии попадают в почки через мочевой пузырь и мочеточники. Таким образом, кишечная палочка, золотистый стафилококк, клебсиелла и другие патогенные микроорганизмы попадают в ткани почек.
Это приводит к пиелонефриту — воспалению почечной лоханки (часто одностороннему). Однако иммунная система здоровых женщин хорошо справляется с инфекцией и не позволяет ей размножаться. Однако если иммунная система ослаблена, у женщин, скорее всего, появятся симптомы заболевания почек. Риск развития пиелонефрита также повышается при:
- климаксе;
- гормональных сбоях;
- иппп;
- сахарном диабете;
- переохлаждении;
- камнях в почках;
Грипп, ОРВИ и другие инфекционные заболевания могут привести к осложнениям в мочевыводящих путях, если инфекция попадает в таз через кровь. Мочекаменная болезнь часто развивается у женщин, которые плохо питаются или употребляют большое количество продуктов, богатых белком. Любое заболевание почек, если его не лечить должным образом, может привести к почечной недостаточности.
§ 0—7. Сравнительная характеристика строения дыхательной и выделительной систем у животных
Поскольку большинство животных являются аэробными организмами, как только питательные вещества попадают в клетки тканей, кислород необходим для дальнейшего расщепления с целью получения энергии. Гетеротрофные организмы могут получать кислород только из воздуха. Окисление органических веществ в клетках тканей приводит к образованию углекислого газа, который необходимо выводить из организма. Совокупность процессов, в результате которых кислород поступает в организм, а углекислый газ покидает его, называется газообменом. Газообмен происходит в три фазы: внешнее дыхание — газообмен между воздухом и органами дыхания; перенос газа из органов дыхания в ткани через кровь; и тканевое дыхание — газообмен между кровью и тканями.
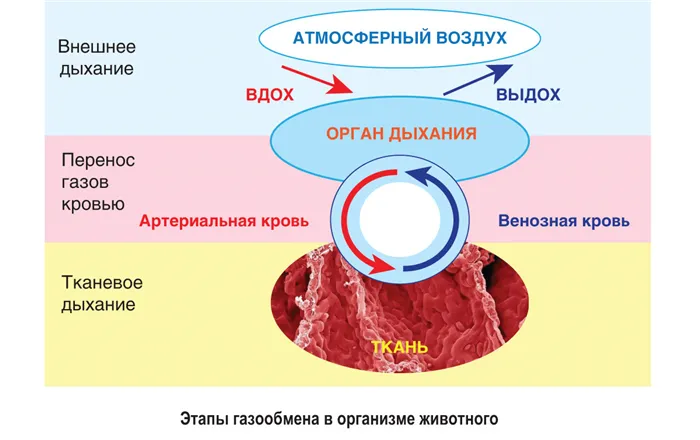
Совокупность органов, отвечающих за внешнее дыхание, называется дыхательной системой. Как показано на рисунке, дыхательная система зависит от согласованного функционирования дыхательной и кровеносной систем для обеспечения эффективного снабжения тканей кислородом через дыхательную систему. Поэтому одновременно с развитием дыхательной системы у позвоночных развивалась и кровеносная система. Это способствовало повышению метаболизма и выработке энергии. В результате произошел переход от холоднокровных (беспозвоночные, рыбы, земноводные, рептилии) к теплокровным (птицы, млекопитающие). Более подробно рассмотрите этапы развития дыхательной системы у животных.
Многоклеточные колиформы, свободноживущие плоские черви, круглые черви и некоторые аннелиды (дождевые черви) не имеют специальных органов дыхания и дышат как одноклеточные организмы — всей поверхностью тела (путем диффузии). Паразитические формы дышат анаэробно.
Увеличение размеров тела затрудняет доставку кислорода к тканям путем диффузии. Необходимость повышения интенсивности окислительных процессов для обеспечения организма энергией привела к развитию особой дыхательной системы, способной активно забирать кислород из воздуха или воды. Первоначально это были лишь примитивные органы дыхания — наружные жабры (эпителиальные выросты с капиллярами) аннелид (Nereis, песчаные доллары), при этом кожа все еще участвовала в дыхании.
У моллюсков органами дыхания в основном являются жабры (брюхоногие и головоногие моллюски), за исключением брюхоногих моллюсков, которые потеряли жабры, а мантийная полость у них превратилась в легкие.
У членистоногих органы дыхания имеют более сложную структуру, состоящую из жабр у водных форм и легочных мешков и трахей у наземных форм: легочные мешки (модифицированные конечности) и трахеи у пауков и трахеи только у насекомых.
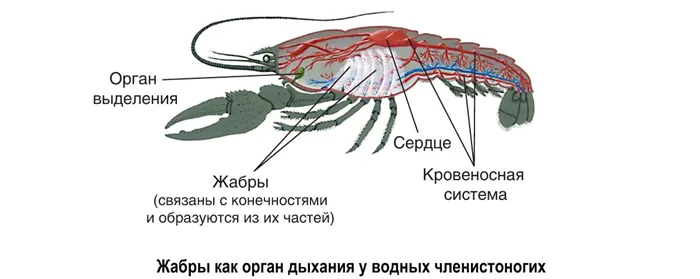
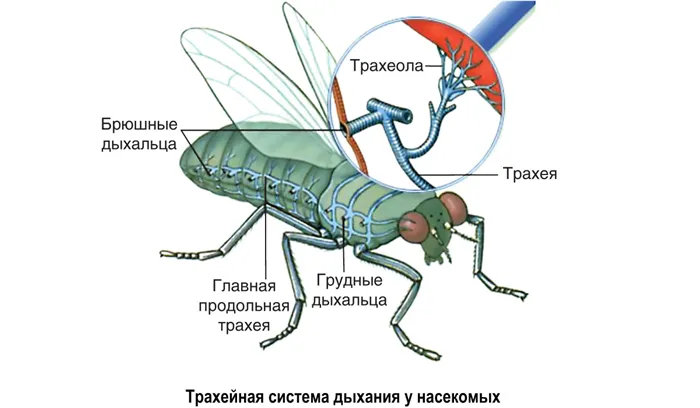
Развитие дыхательной системы и усложнение строения органов дыхания у позвоночных можно понять с помощью таблицы и рисунка.
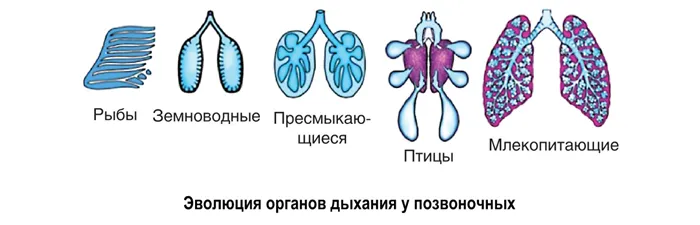
Таблица. Сравнительные особенности дыхательной системы у позвоночных животных
Сравнительная характеристика строения выделительной системы у животных
Клетки животных тканей реагируют с кислородом и ферментами и производят конечные продукты метаболизма, которые не нужны организму, а иногда оказывают на него токсическое воздействие. Для их выведения из организма требуется выделительная система. Колемболины не имеют специальных выделительных органов, а продукты их метаболизма удаляются путем диффузии по всей поверхности тела.
Специальные выделительные органы, протонные почки, впервые появились у плоских червей. Они представляют собой разветвленные трубки со звездообразными клетками на внутренних концах. Протонные почки открываются наружу экскреторными порами. У круглых червей они заменены кожными железами с длинными протоками, ведущими к выделительным порам. Выделительная система аннелид состоит из метанефридий, которые более развиты, чем протонефридии, и включают экскреторную воронку с ресничками и экскреторный канал, заканчивающийся экскреторным протоком. У аннелид метанефридии находятся в каждом сегменте.
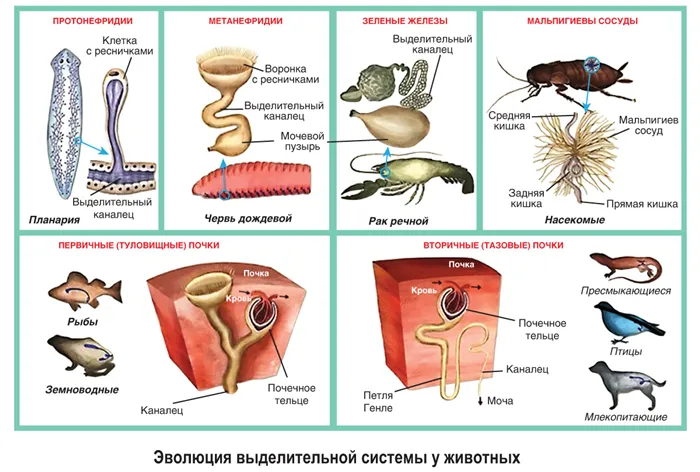
У моллюсков почки появляются первыми, открываясь в перикард с одного конца и мантийную полость с другого.
У членистоногих выделительные органы различаются в зависимости от класса. У ракообразных (раков) выделительные органы представлены парными зелеными железами у основания усиков. У насекомых и пауков выделительными органами являются мальпигиевы сосуды, которые разветвляются и слепо замыкаются на концах выделительных трубок, открывающихся в полость кишечника на переднем конце. У насекомых также есть жировое тело (стазисная почка), которое поглощает загрязняющие вещества из гемолимфы, но накапливает их, а не выводит.
У позвоночных животных главным органом выделительной системы является парная почка — туловищная почка у рыб и амфибий и тазовая почка у рептилий, птиц и млекопитающих (см. таблицу). Вырабатываемая в них моча проходит через мочеточники в мочевой пузырь, где собирается и затем выводится либо через выделительное отверстие, либо через клоаку. У хрящевых рыб и птиц нет мочевого пузыря.
Таблица. Сравнительные особенности строения выделительной системы у позвоночных животных.
Заместитель
Особенности строения выделительной системы
Две хоботообразные почки, расположенные по обе стороны от позвоночного столба над плавательным пузырем → мочеточники → мочевой пузырь (у костистых рыб) → выделительные отверстия. У хрящевых рыб нет мочевого пузыря. Экскреторным продуктом пресноводных рыб является аммиак, а морских рыб — мочевина, которая хорошо растворима в воде.
Две магистральные почки (открытые воронки в полости тела) → мочеточник → семявыносящий аппарат → мочевой пузырь → семявыносящий аппарат. Основным продуктом азотного обмена является мочевина, которая хорошо растворима в воде.
Две почки в лоханке → мочеточники → мочеиспускательный канал → мочевой пузырь → мочевой пузырь → клоака. Продукт выделения — мочевая кислота, плохо растворимая в воде.
Две почки в лоханке → мочеточник → клоака. Кисты нет. Продуктом выделения является мочевая кислота, плохо растворимая в воде.
Две почки в тазу → мочеточники → мочевой пузырь → уретра → выделительное отверстие. Продуктом выделения является мочевина, которая хорошо растворима в воде.
Проверим знания
Важные вопросы
1. У каких животных легкие впервые появились как орган дыхания? Что стало причиной их появления? 2) Как изменились легкие в ходе эволюции позвоночных? 3. каковы особенности строения дыхательной системы у птиц? 4. как представлена выделительная система у разных видов беспозвоночных? 5. у каких видов животных почки впервые появились как орган выделения? Каково их развитие?
Сложные вопросы
1. почему птицы не испытывают одышки и не накапливают молочную кислоту в мышцах во время полета? 2. врачи утверждают, что табачный дым способствует возникновению так называемого «кашля курильщика» и развитию заболеваний легких. Согласны ли вы с этим утверждением? Пожалуйста, объясните свой ответ. 3. кожа жаб грубая и покрыта бородавками, а кожа лягушек голая и всегда влажная. У кого из этих земноводных лучше легкие и почему? 4. Есть ли связь между средой обитания организмов и строением их дыхательной системы? Подкрепите свой ответ конкретными примерами. 5. В чем преимущество наличия мочевого пузыря в мочевыделительной системе? Объясните, почему у птиц нет мочевого пузыря.
Диагностика кисты почек
Кисты почек диагностируются следующими методами:
- Обзорной рентгенографии;
- Экскреторной урографии;
- Ретроградной уретеропиелографии;
- Нефротомография;
- Пневморетроперитонеума.
Эти методы не отвечают требованиям нефрологов. При экскреторной урографии киста почки может быть обнаружена рентгенологически в 26,7% случаев, а при внутривенной урографии — в 1-2% случаев.
Более точная диагностика кист почек возможна при использовании следующих методов обследования: изотопные методы, ангиография. Они не лишены недостатков. В Юсуповской больнице для диагностики кист используется рентгеновская компьютерная томография. Это «золотой стандарт» для выявления кистозных образований почек. Информативность экзамена приближается к 100 %. Радиологи Юсуповской больницы работают с оборудованием высокого разрешения. Это позволяет поставить правильный диагноз в случае кист диаметром до 5 мм. КТ не является надежным инструментом для диагностики парапельвикальных кист и кистозных опухолей. Кистозные опухоли, не сообщающиеся с почечной капсуло-тазовой системой, можно обнаружить с помощью введения рентгеноконтрастного вещества.
В отличие от КТ, магнитно-резонансная томография (МРТ) подтверждает наличие таких кист в лобной и глазной проекциях. Метод позволяет выявить полимерную природу кистозной массы. Результаты менее зависимы от оператора, чем при ультразвуковом исследовании. С помощью МРТ можно оценить наличие серозно-гнойного или геморрагического содержимого в кисте и провести четкое различие между парапельвикальными кистами при наличии сопутствующего гидронефроза и липоматоза влагалища.
В Юсуповской больнице ультразвуковое исследование (УЗИ) кисты почки проводится с использованием самого современного оборудования. Часто киста почки обнаруживается случайно. Ультразвук особенно полезен при дифференциальной диагностике твердых и жидких почечных опухолей.
Обычно кисты левой и правой почек имеют следующие размеры:
- Длина – от 100 до 120 мм;
- Толщина – от 40 до50 мм;
- Ширина – 50-60 мм;
- Толщина паренхимы – не больше 23 мм.
Пристеночный компонент кисты почки можно увидеть на УЗИ.
Ультразвуковое исследование имеет множество преимуществ:
- Не инвазивное исследование;
- Не причиняет неудобств пациентам;
- Легко выполнимо;
- Не требует подготовки;
- Не зависит от функционального состояния почек;
- Не подвергает обследующего риску облучения;
- Позволяет проводить динамическое наблюдение и использовать его как скрининг-тест.
Уролог выполняет пункцию мочевого пузыря под контролем УЗИ. Содержимое отправляется на цитологическое исследование. Если киста в почке твердая, берется ткань для гистологического исследования. Цистография повышает диагностическую ценность чрескожной пункции мочевого пузыря. Это обследование связано с высокой лучевой нагрузкой и проводится только в том случае, если УЗИ и КТ сомнительны.
В последние годы лапароскопия все чаще используется для диагностики кистозных поражений почек. Метод позволяет проводить дифференциальную диагностику кист со злокачественными заболеваниями почек и удалять участки ткани для биопсии в сомнительных случаях. Лапароскопия имеет диагностическую ценность при исследовании парапельвикальных кист.
Симптомы и лечение кист почек
Простые кисты составляют около 3 % урологических заболеваний. В 70 % случаев они протекают бессимптомно и не требуют лечения.
Иногда кисты почек сопровождаются следующими симптомами:
- Болями в поясничной области характерной локализации;
- Нарушением уродинамики в верхних мочевых путях;
- Артериальной гипертензией.
Нефрологи проводят парацентез почечных кист. Рецидив кисты почки происходит в 19-31% случаев. Операция мини-аппарата по эффективности близка к лапароскопическому методу лечения. Эта хирургическая техника имеет некоторые недостатки: трудный доступ к определенным местам расположения кист, более длительное послеоперационное время и период восстановления, умеренная кровопотеря в отличие от лапароскопической хирургии. Пункция кисты с помощью склеротерапии используется для лечения простых кист почек диаметром до 6 см, которые имеют четкий, равномерный контур, тонкие стенки и однородную внутреннюю структуру. Толстые стенки кисты, неоднородное содержимое кисты, тканевые включения, признаки многокамерности, предположение о кровотечении в кисте считаются соответствующими противопоказаниями. Лечебная пункция мочевого пузыря со склеротерапией в данной комбинации не проводится.
Лапароскопическая резекция почки характеризуется отсутствием кровопотери, простым послеоперационным периодом и кратчайшим временем восстановления. Рецидивов кист у пациентов практически не бывает.
Для лечения солитарных кист почек урологи иногда проводят открытую операцию. Их результаты значительно отличаются от малоинвазивных и лапароскопических методов лечения. Хирурги Юсуповской больницы не считают эту хирургическую технику подходящим методом лечения кист почек.

Мы будем рады проконсультировать вас и ответить на любые ваши вопросы.
Реабилитация после операций на почке
Резекция почки и восстановление после операции — это большой стресс для организма. Удаление части парного органа мочевыводящих путей влияет на общее самочувствие пациента из-за нарушения баланса во внутренней среде организма.
Послеоперационная реабилитация проводится в соответствии с общими рекомендациями и указаниями лечащего врача. В противном случае могут возникнуть серьезные осложнения.
Общее состояние прооперированных пациентов зависит от типа операции. Если в тканях почки диагностируются небольшие полости, проводится лапароскопия. Если диагностирован гидронефроз, вызванный кистой почки, проводится открытая операция.
Пациенты, перенесшие неинвазивную операцию, находятся в отделении интенсивной терапии в течение нескольких часов. Затем следует недельный период восстановления в хирургической клинике. После абдоминальной операции пациент первые 24 часа проводит в отделении интенсивной терапии, а период восстановления длится 14 дней.
Подготовка к операции по удалению кисты почки начинается у постели больного после операции. Затем лечение продлевается. Пациентам рекомендуется носить повязку. Продолжительность ношения зависит от типа операции. Необходимо поддерживать мышечный тонус с помощью простых гимнастических и дыхательных упражнений.
Затем пациент должен следовать приведенным ниже рекомендациям:
- Больше времени проводить на свежем воздухе;
- Не поднимать тяжести;
- Избегать стрессов;
- Раз в два-три месяца проходить контрольные обследования.
Можно ли купаться на солнце и летать с кистой почки? После операции и реабилитации пациенты не нуждаются в ограниченной программе. По вопросам лечения и реабилитации кист почек обращайтесь по тел.
Фактор 5. Вредные условия труда
Специалисты, работающие в химической, горнодобывающей, металлургической и полиграфической промышленности, имеют более высокий риск заболевания почек, чем другие. Нездоровые условия труда заставляют почки и печень работать в три раза интенсивнее. Вы должны регулярно принимать меры предосторожности для профилактики заболеваний почек.
В день человеку требуется всего 4-6 граммов соли, то есть одна чайная ложка. Однако если в организме имеется избыток, это может быть связано не только с чрезмерным ежедневным потреблением. Причинами отложения солей в почках могут быть:
- недостаточное потребление жидкости (менее 2 литров в день);
- нарушение обменных процессов в организме;
- аномалии мочевыделительной системы;
- генетическая предрасположенность;
- заболевания почек.
Наличие соли определяется с помощью анализа мочи. Но повышенный уровень не всегда является поводом для паники. Избыток соли в моче может быть вызван употреблением соленой пищи накануне. Поэтому постарайтесь вернуться к здоровому питанию через неделю.
Фактор 7. Переохлаждение
«Не сиди на холоде» — и мама знает, о чем говорит. Почки не любят перепадов температуры, и переохлаждение может привести к пиелонефриту — воспалению почек. Это, в свою очередь, может привести к различным нарушениям в работе системы и перерасти в хроническую форму. Поэтому прислушайтесь к мнению матерей и врачей и не носите короткие куртки зимой.
Но не пейте и чай — кофеин содержится не только в кофе, но и в чае. А вреден он потому, что обладает мочегонным эффектом. Проще говоря, он способствует обезвоживанию и повышенному образованию мочевой кислоты. Мы уже говорили выше, насколько это может быть вредно.
Если вы не можете отказаться от кофе и чая (особенно от зеленого чая, так как он содержит больше кофеина), не забывайте регулярно пить воду. Это поможет сохранить баланс.
И напоследок — как предотвратить заболевания почек?
Людей из группы риска следует посещать каждые шесть месяцев. И это все:
- больные сахарным диабетом;
- профессионалы с вредными условиями труда и «сидячей» работой;
- люди с отклонениями в работе почек;
- генетически предрасположенные к почечным заболеваниям;
- те, у кого нарушено кровообращение и обмен веществ;
- люди, прошедшие или проходящие курс медикаментозной терапии.
Специалисты Бест Клиник всегда оказывают комплексную помощь в лечении и диагностике заболеваний почек. Используя высокоточные методы, наши нефрологи наблюдают за любыми отклонениями от нормы и разрабатывают план лечения и профилактики. Не стесняйтесь обратиться к специалисту, запишитесь на прием.
Классификация кисты почек
Кисты почек делятся на врожденные и приобретенные.
Врожденные вызваны генетическими заболеваниями или нарушениями внутриутробного развития.
Приобретенные возникают вследствие травм в поясничной области или заболеваний, блокирующих почечные канальцы. Кисты также могут развиваться вследствие возрастных изменений в организме.
Формации также подразделяются в зависимости от типа содержимого. Киста может быть:
- Гнойной – содержит гной
- Серозной – водянистая жидкость, имеет желтоватый оттенок
- Геморрагической – содержит кровь
В зависимости от своей структуры кисты бывают простые и сложные.
- Простая киста почки – доброкачественное образование с прозрачной жидкостью внутри без перегородок и включений. Это наиболее распространенный вид поражения органа, при котором чаще всего не требуется лечение. Однако в некоторых ситуациях простая киста сопровождается локализованной болью, гипертензией и осложнениями в верхних мочевых путях.
- Сложная киста почки – образование имеет более сложную структуру и особенности, из-за чего провоцирует возникновение осложнений. К ним относится, например, многокамерная киста почки, которая имеет в полости несколько отделенных друг от друга камер.
Патология также подразделяется в зависимости от количества образований:
- Одиночная киста
- Множественные кисты почек – образование в обеих почках от 5 кист небольшого размера, которые могут сливаться друг с другом.
В зависимости от морфологии и клинического выражения различают следующие типы почечных кист:
- Солитарная киста почки – простая одиночная киста. Образование развивается в паренхиме почки и не имеет перегородок. Может быть врожденной или приобретенной.
- Мультикистозная почка – врожденная аномалия, которая встречается достаточно редко. Она характеризуется замещением почечной паренхимы кистами различной величины. Имеет неровную поверхность и пальпируется в боковом отделе живота.
- Дермоидная киста – внутри капсулы образования находятся сальный жир, волосы, зубы, имеет риск перейти в злокачественное образование.
- Мультилокулярная киста почки – замещение участка почки кистами. Образование состоит из небольших камер с серозной или геморрагической жидкостью.
- Губчатая почка – двустороннее поражение почек кистами размером до нескольких миллиметров, которое чаще встречается у мальчиков и мужчин. Образования возникают на почечных пирамидах внутри почки, поэтому сам орган внешне выглядит без изменений.
Патология подразделяется на различные типы в зависимости от области возникновения. Они могут быть правыми, левыми или двусторонними. Другие подтипы включают в себя, в зависимости от местоположения:
- Синусная киста почки – образование распложено в области синуса, то есть внутри самого органа. Сам синус находится в области ворот почки. Киста может быть парапельвикальной или перепельвикальной.
- Парапельвикальная или пара-пельвикальная киста почки – образование находится в области почечных ворот и выступает в синус. Обычно диаметр такой кисты не больше 2 сантиметров, а само образование не проявляет себя клинически.
- Перепельвикальная – находится в синусе, формируясь из лимфатических сосудов.
- Интрапаренхиматозная киста почки – образование расположено в толще основной почечной ткани.
- Субкапсулярная киста почки – образование находится под капсулой почки. Также имеет название подкапсульная киста почки.
- Паренхиматозная киста почки – возникновение кисты в паренхиме почки.
Злокачественность и размеры кисты в почке: классификация по Bosniac
По классификации Мортона-Босняка кисты делятся на 5 категорий. Эта методика позволяет врачам предсказывать риск злокачественного перерождения — превращения кисты из доброкачественного образования в злокачественное — на основании результатов компьютерной томографии.
- I категория – простая доброкачественная киста без перегородок и с толщиной стенок до 2 миллиметров. Плотность кисты равна плотности воды, она не накапливает контраст. Киста I категории не требует лечения.
- II категория – доброкачественная киста с толщиной стенок до 3 миллиметров и толщиной перегородок до 2 миллиметров. В стенках или перегородках могут быть мелкие кальцификаты. Размер кисты не больше 3 сантиметров. Лечение не требуется.
- II F категория – киста содержит до 4 тонкостенных перегородок, а ее размер больше 3 сантиметров. Такие образования обычно имеют четкие границы и могут перейти из доброкачественного образования в злокачественное. Киста требует динамического наблюдения и прохождения компьютерной томографии с контрастом каждые 6 месяцев в течение первого года.
- III категория – это более осложненные кисты почки. Они имеют толстые стенки и перегородки больше 1 миллиметра. Образования имеют неровные утолщенные стенки или перегородки, которые накапливают контраст. Киста этой категории требует хирургического лечения.
- IV категория – кисты этой категории имеют высокий риск стать злокачественными. Они содержат мягкотканные компоненты, накапливающие контраст. Требуется оперативное лечение.
Согласно классификации Босняка, кисты типа III и выше классифицируются как ПКК — почечно-клеточная карцинома.
Заболевания, связанные с образованием кисты почки
Поликистоз
Поликистоз — распространенное наследственное заболевание. Характеризуется образованием цист различного размера и содержимого. Кисты могут располагаться в разных частях органа и поражать как одну, так и обе почки. Заболевание влияет на развитие хронической почечной недостаточности.
Поликистоз подразделяется на аутосомно-доминантный и аутосомно-рецидивирующий наследственный тип.
Поликистоз взрослых
Наследственная поликистозная болезнь взрослых аутосомно-доминантного типа (ADPP) характеризуется началом патологии в возрасте 30-50 лет. В этом возрасте болезнь прогрессирует медленно, а сами почки остаются функциональными.
ADPP наследуется ребенком с вероятностью 50%. Лечение кисты почки у взрослых направлено на устранение симптомов и предотвращение развития почечной недостаточности.
Киста почки у ребенка
Наследственная аутосомно-рецидивирующая поликистозная болезнь типа ARPP у детей — это состояние, которое возникает у новорожденных или младенцев. Признаки кисты можно увидеть и до рождения ребенка с помощью УЗИ на 20-й неделе беременности. Она характеризуется массивными скоплениями по бокам живота.
Специфического лечения этого заболевания не существует. При поликистозе у детей врачи принимают меры по предотвращению прогрессирования образований и лечению клинических проявлений APPP.
Эхинококкоз почки
Эхинококковая нефропатия или эхинококковая почечная киста — это паразитарное заболевание. При этом заболевании личинка эхинококка, относящегося к группе ленточных червей, вторгается в ткани почек. Он прикрепляется к органу и образует кисту.
Животные становятся источником заболевания для людей. Личинка может попасть в кишечник через животных, немытую пищу и загрязненную воду. Люди, которые разводят домашний скот, более восприимчивы к этому заболеванию.
Заболевание встречается редко и подлежит хирургическому лечению.
Диагностика
Адекватное лечение гидронефроза почек у взрослых или детей невозможно без комплексного обследования. Только так можно определить характер заболевания, степень поражения органов и другие особенности патологии.
- клинический и биохимический анализы крови
- анализ мочи
- УЗИ почек
- рентгенологическое исследование почек
- КТ и МРТ
- цистоуретрографию
- радиоизотопное исследование (нефросцинтиграфию)
Методы лечения
Лечение следует начинать как можно раньше. Существует два основных метода лечения: медикаментозный и хирургический. Выбор метода осуществляется исключительно врачом. Специалист принимает во внимание ряд факторов, таких как: степень развития заболевания, функционирование органов, возраст и другие личные характеристики пациента, причина гидронефроза и др.
Вы получите автоматический обратный звонок, дождитесь ответа автоответчика.
* Нажимая на кнопку «Заказать обратный звонок», вы соглашаетесь на обработку ваших персональных данных АО «Группа компаний МЕДСИ».
Это лечение направлено на устранение боли, борьбу с инфекцией и предотвращение осложнений. Важно предотвратить развитие мочекаменной болезни и почечной недостаточности.
Врачи могут назначать препараты из следующих групп:
- антибактериальные
- уросептические
- противовоспалительные
Важно. Должно быть понятно, что в большинстве случаев консервативное лечение не устраняет причину заболевания. В большинстве случаев причина заболевания не устраняется, устраняются только симптомы без перехода патологии в хроническую форму.
Лечение следует начинать как можно раньше. Существует два основных метода лечения: медикаментозный и хирургический.
Лечение следует начинать как можно раньше. Существует два основных метода лечения: медикаментозный и хирургический.
Хирургическое вмешательство используется для обеспечения нормального оттока мочи и функционирования почек.
Хирургическое вмешательство проводится при тяжелых аномалиях, вызванных препятствием для оттока мочи:
- Стентирование. В мочеточник устанавливают стент, который представляет собой гибкую и тонкую трубку. Она обеспечивает свободный отток мочи из почки в мочевой пузырь. Трубочка начинается в зоне лоханки и заканчивается в пузыре. Показанием для установки стента является необходимость в обеспечении оттока мочи при закупоривании мочевыводящих путей. Снимается стент сразу же после того, как устраняется причина закупоривания
- Нефростомию. Данное вмешательство подразумевает целый комплекс хирургических методик. Процедура является временной и предшествует полноценной хирургической операции по устранению гидронефроза. При вмешательстве в область почечной лоханки вводится дренаж в виде катетера. Наружный конец катетера соединяется с мочеприемником
Это важно: обе меры носят временный характер. Эти две меры только обеспечивают нормальный отток мочи, но не лечат причину гидронефроза.
Эту патологию можно вылечить только хирургическим путем.
Хирургическое вмешательство используется для обеспечения нормального оттока мочи и функционирования почек.
Хирургическое вмешательство используется для обеспечения нормального оттока мочи и функционирования почек.
Операция может быть проведена сегодня:
Преимущества обращения в МЕДСИ
- Опытные специалисты. Наши врачи располагают всеми навыками и знаниями для лечения гидронефроза почек у взрослых и детей. Специалисты работают в соответствии с международными стандартами и применяют органосохраняющие методики
- Возможности для комплексной диагностики. Перед началом лечения гидронефроза почки у взрослых и детей проводится обследование, оценивающее причину возникновения симптомов, определяющее степень поражения и другие особенности течения заболевания. Мы располагаем современным оборудованием экспертного класса. Оно позволяет выявлять патологии на ранних стадиях
- Индивидуальные методики терапии. Они подбираются в соответствии с результатами обследования пациента, после анализа лабораторных и инструментальных данных
- Щадящие методики оперативного лечения. Для терапии применяются возможности эндоскопии, микрохирургии и лапароскопии. При возможности операции проводятся через небольшие проколы, в том числе с использованием роботизированных технологий
- Современный стационар. Мы располагаем высокотехнологичными операционными с инновационным оборудованием от ведущих производителей. В стационарах пациентам предоставляется сбалансированное питание и круглосуточный уход
- Быстрое восстановление после вмешательств. Особое внимание уделяется новой философии ведения больного после операции (фаст трэк), предполагающей максимально быстрое возвращение к активной жизни
- Комфорт посещения клиник. Они располагаются недалеко от метро. Это позволяет посещать клиники МЕДСИ жителям любых районов Москвы. Мы позаботились об отсутствии очередей, чтобы вам не пришлось долго ждать приема
Для лечения гидронефроза почек у взрослых и детей в наших клиниках звоните нам. Наш специалист ответит на все ваши вопросы и предложит подходящую дату для консультации. Записаться на прием можно также через приложение SmartMed.








