Спинномозговой нерв не является ни эстетическим, ни двигательным — он объединяет передние (двигательные) и задние (эстетические) корешки и поэтому содержит оба типа нервных волокон.
Спинной мозг: строение и функции, основы физиологии
Спинной мозг является частью центральной нервной системы. Он расположен в спинномозговом канале. Это трубка с толстыми стенками, узкими внутренними каналами и несколько уплощенная в передне-заднем направлении. Он имеет достаточно сложную структуру, которая обеспечивает передачу нервных импульсов от мозга к периферическим структурам нервной системы, а также осуществляет собственную рефлекторную деятельность. Без функционирования спинного мозга дыхание, сердцебиение, пищеварение, мочеиспускание, сексуальная активность и движения конечностей были бы невозможны. В этой статье вы узнаете о строении спинного мозга, его функциональных и физиологических особенностях.
Спинной мозг формируется на четвертой неделе внутриутробного развития. Обычно женщины даже не знают, что ждут ребенка. Различные элементы дифференцируются во время беременности, а часть спинного мозга завершает свое формирование после рождения в течение первых двух лет жизни.
Как выглядит спинной мозг внешне?
Принцип спинного мозга условно определяется на уровне первого верхнего шейного позвонка и большого затылочного отверстия черепа. В этой области спинной мозг аккуратно реконструирован внутри головного мозга, и четкого разделения между ними нет. Здесь пересекаются так называемые пирамидальные пути. Другими словами, это проток, участвующий в движении конечностей. Нижний конец спинного мозга соответствует верхнему концу II поясничного позвонка. Поэтому длина спинного мозга короче длины спинномозгового канала. Эта особенность расположения спинного мозга позволяет проводить спинномозговую пункцию на уровне III-IV поясничных позвонков (спинной мозг не повреждается при люмбальной пункции между остистыми отростками поясничных позвонков).
Спинной мозг человека имеет длину около 40-45 см, толщину 1-1,5 см и весит около 30-35 г.
В зависимости от длины спинного мозга различают следующие его части: спинной мозг
На уровне шейных и поясничных позвонков спинной мозг толще, чем в других частях. Это происходит потому, что в этих областях находятся группы нервных клеток, которые обеспечивают движение рук и ног.
Последняя священная часть, вместе с копчиком, называется спинным конусом из-за своей соответствующей геометрии. Конус передается на последнюю (конечную) нить. Нить больше не имеет в своем составе нервных элементов, только соединительную ткань, и покрыта спинномозговой оболочкой. Последняя нить прикреплена ко II хвостовому позвонку.
Спинной мозг покрыт тремя жесткими тяжами по всей своей длине. Первая (внутренняя) оболочка спинного мозга называется мягкой оболочкой. В нем находятся артериальные и венозные сосуды, снабжающие кровью спинной мозг. Следующие (средние) ножны — это ножны паука. Между внутренней и средней оболочками находится субарахноидальное пространство, которое содержит спинномозговую жидкость (цереброспинальную жидкость). При сверлении позвоночника в эту область необходимо ввести иглу, чтобы получить спинномозговую жидкость для анализа. Наружная мембрана спинного мозга представляет собой жесткую мембрану. Менинги простираются до межпозвоночной борозды с нервными корешками.
Внутри позвоночного канала спинной мозг прикреплен к поверхности позвоночника связками.
В середине спинного мозга находится центральный канал, представляющий собой узкую трубку по всей его длине. В ней также содержится спинномозговая жидкость.
Внутри спинного мозга со всех сторон расположены полости (щели и канавки). Самые крупные из них — передняя и задняя медиальные щели, разделяющие две половины спинного мозга (левую и правую). В каждой половине имеются дополнительные полости (канавки). Борозды делят спинной мозг на трубки. В результате получаются две передние, две задние и две боковые трубки. Это анатомическое разделение имеет функциональную основу. Различные канатики спинного мозга содержат нервные волокна, которые несут различные типы информации (боль, прикосновение, температура, движение и т.д.). Кровеносные сосуды входят в оболочки и щели.
Сегментарное строение спинного мозга – что это?
Как же спинной мозг соединяется с органами? Латерально спинной мозг делится на определенные отделы или секции. От каждого отдела отходят корешки, передняя и задняя пары, которые соединяют нервную систему с другими органами. Корешки выходят из позвоночного канала и образуют нервы, которые направляются к различным структурам тела. Передние корешки в основном передают информацию о движении (они стимулируют сокращение мышц). По этой причине передние корешки называются двигательными. Задние корешки передают информацию от рецепторов в спинной мозг. Другими словами, они передают информацию о чувствах и поэтому называются эстетическими.
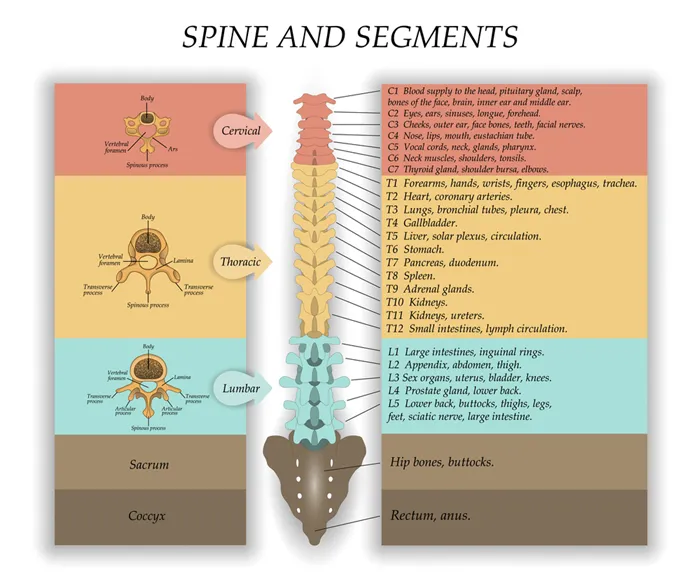
Количество отделов одинаково у всех людей: 8 шейных, 12 грудных, 5 поясничных, 5 крестцовых, 1-3 хвостовых (чаще 1). Корешки из каждого отдела выходят в межпозвоночное отверстие. Направление корешков меняется, потому что длина спинного мозга меньше длины спинномозгового канала. Они направлены горизонтально на шейный отдел позвоночника, косо — на грудной отдел позвоночника и почти вертикально — на поясничный отдел и крестец позвоночника. Разница в длине спинного мозга и позвоночника также изменяет расстояние между корешками, выходящими из спинного мозга, и межпозвоночными отверстиями. Корешки короче в шейном отделе позвоночника и длиннее в поясничном. Корешки в четырех нижних поясничных, пяти крестцовых и каудальных сегментах образуют так называемый гиппокамп. Это происходит не в самом спинном мозге, а в позвоночном канале под вторым поясничным позвонком.
Каждая часть спинного мозга имеет четко определенную зону периферических нервов. Эти зоны включают участки кожи, некоторые мышцы, кости и части внутренних органов. Эти области одинаковы практически у всех людей. Такая специфика структур спинного мозга позволяет диагностировать локализацию патологических процессов заболевания. Например, зная, что чувствительность кожи в пупочной области регулируется десятым грудным отделом, потеря тактильной чувствительности кожи под этой областью приведет к следующим патологическим процессам в спинном мозге Под десятым грудным отделом. Этот принцип работает только в том случае, если нервные зоны всех структур (кожа, мышцы, внутренние органы) расположены на одной линии.
Когда создается участок спинного мозга, он отображается другим цветом. Сыр фета бывает двух цветов: серый и белый. Серый цвет — это расположение тел нейронов, а белый — периферических и центральных нервных волокон (нервных волокон). Всего в спинном мозге насчитывается более 13 миллионов нейронов.
Поэтому тела нейронов расположены так, что образуют странную форму бабочки. У этой бабочки передний рог (громоздкий и толстый) и задний рог (гораздо тоньше и мельче) — прозрачный гребень. В некоторых секциях также имеются боковые рожки. Передний рог содержит тело нейронов, отвечающих за движение, задний рог — нейроны, воспринимающие сенсорные стимулы, а боковой рог — нейроны вегетативной нервной системы. Части спинного мозга содержат сосредоточенные тела нейронов, участвующих в функционировании отдельных органов. Расположение этих нейронов было изучено и четко определено. Например, в восьмом шейном и первом грудном отделе, в третьей шейной мышце (диафрагме), в первом грудном отделе, в третьем шейном отделе находятся нейроны, отвечающие за нейропатию глазной дочки — за регуляцию сердечной деятельности. Почему я должен это знать? Он используется в клинической диагностике. Например, известно, что боковые рога второй-пятой священных частей спинного мозга регулируют деятельность тазовых органов (мочевого пузыря и прямой кишки). Если в этой области происходит патологический процесс (кровотечение, опухоль, травматическое разрушение и т.д.), у человека развивается недержание мочи и кала.
Позвонки «видны», и дуга позвонка показана сзади. Позвонки расположены косо друг над другом и образуют корпус, в котором находится спинной мозг и корешки его нервов. Священная и хвостовая кости состоят из сросшихся позвонков.
Спинной мозг
Спинной мозг (Spinalis medulla) — это часть центральной нервной системы, расположенная в спинном мозге.
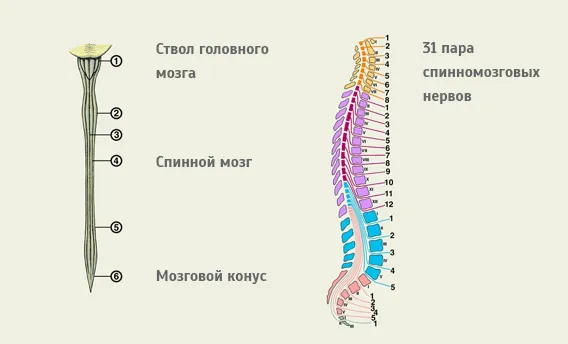
Вверху спинной мозг переходит в ножку мозга, а внизу концы мозгового конуса постепенно уменьшаются в диаметре. У взрослых спинной мозг значительно меньше спинного мозга, его длина составляет 40-45 см. Утолщение шейного отдела спинного мозга определяется на уровне III шейного и I грудного позвонков. Утолщение поясничного отдела спинного мозга расположено на уровне X-XII грудных позвонков. Части спинного мозга, соответствующие двум наборам корешков (два передних и два дорсальных), называются отделами. Передние и задние корешки, выходящие из части спинного мозга, объединяются, образуя 31 пару спинномозговых нервов.
Артерии, снабжающие спинной мозг, — это парные передняя и задняя спинномозговые артерии, образованные большими коракоидными косточками. Поверхностные артерии спинного мозга связаны между собой рядом анастомозов. Венозная кровь от спинного мозга тянется анастомозами через вены мозолистого тела медиальной венозной сетки, через поверхностные вены и анастомозы.
Спинной мозг покрыт плотным футляром из жестких менингитов, которые раздваиваются в каждой межпозвоночной полости, покрывая спинной мозг и спинномозговые узлы. Пространство между твердыми менингами и позвонками (эпидуральная полость) заполнено венозными сетками и жировой тканью. Помимо твердых менингитов, спинной мозг также покрыт твердыми и мягкими менингитами. Между твердыми менингами и спинным мозгом находится субарахноидальное пространство спинного мозга, которое заполнено спинномозговой жидкостью.
Мышечные рефлексы проявляются в сокращении мышц в ответ на степень удара по сухожилиям неврологическим молоточком. Очаговые повреждения спинного мозга можно выявить и определить по их состоянию. Тестирование на поверхностную и глубокую чувствительность очень важно. При частичном поражении спинного мозга снижается чувствительность к соответствующим кожным мышцам (изолированная или грубая анестезия, подсознательная, паразитарная) и вегетативные спинальные рефлексы (висцеральные, вегетативные сосудистые, мочевые и т.д.). Электромиография и электронейрография дают важную информацию о состоянии двигательных и эстетических нейронов в спинном мозге, определяют скорость передачи стимулов по эстетическим и двигательным нервным волокнам и позволяют регистрировать провокационную динамику спинного мозга.
Рентгенография используется для обнаружения поражений позвоночника и содержимого позвоночника (например, спинномозговых карманов, кровеносных сосудов). Помимо обзорной позвоночной томографии, при необходимости может быть выполнена томография для детализации структур позвоночника, размеров позвоночника, кальцификации инсульта и т.д. Анатомические контуры позвоночника и структур спинного мозга хорошо прорисовываются с помощью компьютерной и магнитно-резонансной томографии. Для определения выравнивания субарахноидального пространства может быть использована радио — изотопная (радиоактивный клайд) миелография. Термография используется для диагностики различных поражений спинного мозга.
Заболевания спинного мозга
Причины заболевания — вирусные и бактериальные, включая микобактерии туберкулеза, микобактерии лепры и бледную трепонему. Воспалительные заболевания спинного мозга могут возникать как осложнения опоясывающего герпеса, бруцеллеза, пневмонии, кори, ветрянки и свинки. Вторичное повреждение спинного мозга возможно, если воспалительный процесс распространяется из окружающих тканей. Ангиодисплазия, эпидидимит, спондилит.
Редкость. Это может быть вызвано проседанием и изгибами спинного мозга, гематомами с капсулами, спинальным эхинококкозом и т.д. Образованию спинальных абсцессов могут предшествовать инфекция, принципиальные процессы в других органах и тканях, а также иммуносупрессивные агенты.
Она может возникать после острых и хронических инфекций и травм. Может быть связан с паразитарными инфекциями и хроническими отравлениями. Различают острый и хронический васкулит. Острый нуклеит проявляется болью в шее, пояснице и конечностях и усиливается при физической нагрузке и движении. Гипотермическая лихорадка и лейкемия могут возникать на фоне общих неблагоприятных факторов. Обычно не наблюдается серьезных двигательных или сенсорных нарушений.
Ревматизм, сифилис, туберкулез, травмы, появление острых пурпурных процессов в различных местах. Течение может быть острым или хроническим. Острые формы гнойного эпителиита включают расплавление и отек эпидермальной ткани. При хронической форме образуется плотный фиброзный рубец, который окружает твердые менинги и сдавливает спинной мозг. Процедура может быть обширной или ограниченной. Лечение острого зуда при ограниченной эпизиотомии является хирургическим. Хирургическое вмешательство при обширных рубцах не показано. Рекомендуются противовоспалительные и рассасывающие процедуры, лечение ваннами и грязелечение.
Другие заболевания
Он наблюдается при различных генетических и метаболических заболеваниях, таких как паралич Стрюмпера. При сирингомиелии развивается процесс глиомы, когда в сером веществе спинного мозга образуется полость.
Клиническую картину сирингомиелии можно разделить на ишемическую, геморрагическую и когеморрагическую. Клиническая картина цереброваскулярных заболеваний разнообразна. Различают острую и хроническую формы. Острая ишемия спинного мозга может начинаться как инсульт или стать подострой в течение двух-трех дней. Хронические цереброваскулярные заболевания характеризуются преходящими нарушениями, которые появляются и ухудшаются при функциональной активности и исчезают в покое, а также прогрессирующим течением.
Кровоизлияние и последующее разрушение серого вещества спинного мозга, сдавливание проводящих путей и кровотока в центральном канале. Гематурия почти всегда вызвана травмой и реже — врожденным заболеванием сосудов спинного мозга. Гематурия обычно возникает на уровне утолщения шейного и поясничного отделов позвоночника. Дифференциальный диагноз — локализованная инфекция нерва. Диагноз подтверждается в неврологическом или нейрохирургическом стационаре, где решается вопрос о хирургическом (опорожнение гематомы, сдавливающей спинной мозг) или консервативном лечении. В течение оставшегося периода болезни пациенты проходят курс абсорбционно-стимулирующей терапии и физиотерапии под наблюдением невропатолога, если это необходимо.
является редким заболеванием (см. цистицеркоз), составляя 1,2% случаев цистицеркоза ЦНС. В большинстве случаев он возникает вторично в результате инвазии паразита через жидкостное пространство из полости черепа в субарахноидальное пространство спинного мозга. Диагноз очень труден и может быть поставлен только в условиях стационара с помощью серологических реакций (реакции связывания комплемента со спинномозговой жидкостью и сывороткой крови). Для уточнения диагноза полезна магнитно-резонансная томография, при которой проводятся гельминтологические исследования. Хирургическое лечение определяется после осмотра пациента нейрохирургом. Нет никакого особого отношения. В послеоперационный период проводится десенсибилизирующая терапия, а динамика неврологических процессов регулярно контролируется.
Одна из самых тяжелых форм эхинококкоза. Она может быть первичной (при гематогенном проникновении паразита в мелкие сосуды позвоночного столба и спинного мозга) и вторичной (при разрыве пузыря с проникновением из соседних образований или вторичном проникновении в позвоночный канал, эпидурально). Дифференциальный диагноз — туберкулез и опухоль позвоночника. Раннее хирургическое удаление позвоночных эхинококков, проникших в спинномозговой канал, приводит к полной ремиссии симптомов. Регулярное наблюдение необходимо для выявления возможного рецидива на ранней стадии.
Заполните форму обратной связи. Свяжитесь с нами, чтобы назначить дату и время, или позвоните по телефону + 7 (921) 9150330.








