Независимо от причины возникновения симптомов, острый панкреатит всегда сопровождается болью в животе. Не рекомендуется ставить этот диагноз, если лекарства или пища вызывают у вас плохое самочувствие.
Что такое поджелудочная железа, где находится, как болит?
Поджелудочная железа является важным органом пищеварительной системы и имеет смешанную внешнюю (экзокринную) и внутреннюю (эндокринную) функцию. Внешнесекреторная функция заключается в выделении панкреатического сока, который содержит пищеварительные ферменты, необходимые для полного переваривания пищи. Эндокринная функция заключается в выработке соответствующих гормонов и регулировании процессов обмена веществ (углеводов, жиров и белков).
Что делает поджелудочная железа?
Экзокринная функция
Поджелудочная железа ежедневно вырабатывает 500-1000 мл панкреатического сока, состоящего из ферментов, соли и воды. Ферменты, вырабатываемые поджелудочной железой, называются «энзимами» и производятся в неактивной форме. Когда большое количество пищи попадает в двенадцатиперстную кишку, выделяются гормоны, запускающие серию химических реакций, которые активируют ферменты панкреатического сока. Наиболее мощным стимулятором панкреатической секреции является соляная кислота из желудочного сока, которая, попадая в тонкую кишку, активирует секрецию из слизистой оболочки кишечника секретина и панкреатина, влияя на продукцию поджелудочной железы.
К этим ферментам относятся.
Амилаза, которая расщепляет углеводы
трипсин и химотрипсин, которые участвуют в процессе переваривания белка, начинающемся в желудке; и
липаза, которая отвечает за расщепление жиров, уже подвергшихся воздействию желчи из желчного пузыря.
Кроме того, панкреатический сок содержит микроэлементы в виде кислых солей, которые обеспечивают щелочную реакцию. Это необходимо для нейтрализации кислых компонентов пищи, поступающей из желудка, и создания благоприятных условий для переваривания углеводов.
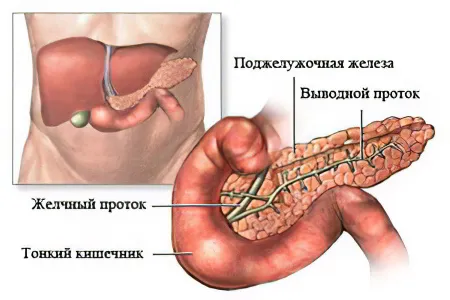
Секреция панкреатического сока регулируется нейронным механизмом и связана с потреблением пищи. Это означает, что различные продукты питания стимулируют выработку разного количества и содержания ферментов. Она скапливается в межжелудочковых протоках, которые сливаются в главные дренажные протоки, входящие в двенадцатиперстную кишку.
Эндокринная функция
Внутренняя секреторная функция железы заключается в выделении в кровь гормонов инсулина и глюкагона. Они вырабатываются группой клеток, так называемыми островками Лангерганса, которые встроены между долями и не имеют выводных протоков. В значительных количествах он встречается в хвостах желез. Островок Лангерганса состоит в основном из альфа- и бета-клеток. У здоровых людей их количество достигает от одного до одного миллиона.
Инсулин вырабатывается бета-клетками и отвечает за регулирование углеводного и липидного (жирового) обмена. Под его воздействием глюкоза переносится из крови в ткани и клетки организма, снижая уровень сахара в крови. Бета-клетки составляют 60-80% островков Лангерганса.
Глюкагон вырабатывается альфа-клетками и является антагонистом инсулина, то есть повышает уровень сахара в крови. Альфа-клетки также участвуют в производстве лидокаина — вещества, которое предотвращает жировое перерождение в печени. Их доля в островках Лангерганса составляет около 20 %.
В островках Лангерганса также содержится небольшое количество других клеток, таких как дельта-клетки (1%), которые выделяют грелин, гормон, стимулирующий аппетит и потребление пищи. Клетки PP (5%) производят панкреатические полипептиды, состоящие из 36 аминокислот, которые ингибируют панкреатическую секрецию.
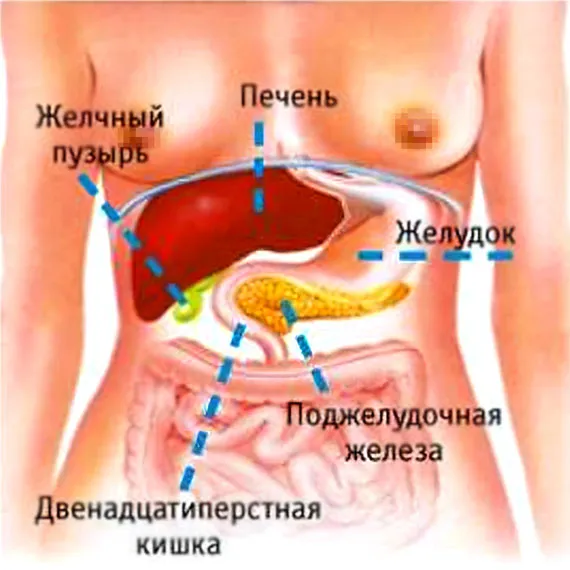
Где находится поджелудочная железа у человека?
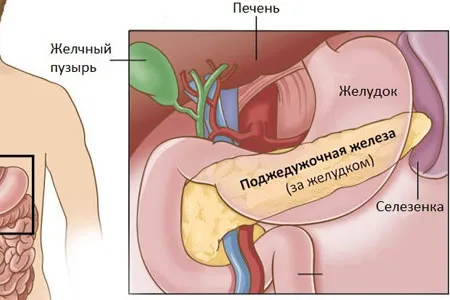
Поджелудочная железа расположена в брюшной полости за желудком, рядом с ним, в двенадцатиперстной кишке и на уровне верхнего (первого-второго) поясничного отдела позвоночника. В проекции брюшной стенки он расположен на 5-10 см выше пупка. Поджелудочная железа имеет альвеолярно-дуктальное строение и состоит из трех частей: головки, тела и хвоста.
Головка поджелудочной железы находится в изгибе двенадцатиперстной кишки, поэтому кишечник окружает ее в форме подковы. Она отделена от тела железы желобком, через который проходит воротная вена. Поджелудочная железа перфузируется через дуоденальную артерию поджелудочной железы, а кровь оттекает из воротной вены.
Тело поджелудочной железы делится на передний, задний и нижний отделы. Он также имеет верхний, передний и нижний край. Антральная поверхность лежит непосредственно рядом с задней стенкой желудка. Задняя поверхность соприкасается с позвоночником и брюшной аортой. Вдоль него проходят селезеночные сосуды. Нижняя поверхность лежит ниже основания поперечной ободочной кишки. Хвост железы имеет коническую форму, обращен вверх и влево и простирается до селезеночного портала.
Поджелудочная железа состоит из двух типов тканей с различными функциями (эндокринной и экзокринной). Его основная ткань состоит из небольших долей — ацинусов, которые отделены друг от друга прослойками соединительной ткани. Каждая капсула имеет свой собственный выходной канал. Меньшие выпускные каналы соединяются вместе и объединяются в общий выпускной канал. Этот проток проходит в толще железы по всей ее длине от хвоста до головы. С правой стороны поры ведут к двенадцатиперстной кишке, которая, в свою очередь, ведет к общему желчному протоку. Таким образом, секреты поджелудочной железы попадают в двенадцатиперстную кишку.
Между долями находится сеть сосудов, хотя выводных протоков нет, и группа клеток (островки Лангерганса), выделяющих инсулин и глюкагон непосредственно в кровь. Диаметр каждого островка составляет 100-300 мкм.
Размеры поджелудочной железы
Поджелудочная железа — второй по величине орган, вырабатывающий ферменты, после печени. Его формирование начинается на пятой неделе беременности. У новорожденных он достигает 5 см, в 1 год — 7 см, а в 10 лет — 15 см. Окончательного размера она достигает в подростковом возрасте в 16 лет.
Головка поджелудочной железы — самая широкая часть, ее ширина достигает 5 см и более, а толщина варьируется от 1,5 до 3 см. Тело железы — самая длинная часть, ее средняя ширина составляет 1,75-2,5 см. Хвост достигает 3,5 см в длину и около 1,5 см в ширину.
Из-за глубокого расположения диагностика аномалий поджелудочной железы очень трудна. Поэтому ультразвуковое исследование является важной частью диагностики, позволяя определить форму и размер железы, на основании чего можно сделать соответствующие выводы о ее состоянии.
Все размеры прибора и возможные причины изменений подробно фиксируются в протоколе УЗИ. В неизмененном виде железа представляет собой однородную структуру. Небольшие отклонения от нормального размера головы, тела и хвоста допустимы только при благоприятных биохимических показателях крови.
Размер поджелудочной железы в норме
Взрослые железы имеют длину 15-22 см и весят около 70-80 грамм. Толщина головы не должна превышать 3 см — другие данные указывают на аномалии.
Сильные боли в животе, сильная рвота или умеренные боли, продолжающиеся в течение нескольких дней, всегда должны лечиться у врача, поскольку эти симптомы также могут быть признаками холецистита, аппендицита, пептической язвы или непроходимости кишечника.
Поджелудочная железа
Поджелудочная железа — это орган пищеварительной системы.

Поверхность устройства серовато-розового цвета и имеет вытянутую треугольную призматическую форму. Поджелудочная железа — один из самых крупных органов после печени. Он весит 70-80 грамм, имеет длину 16-22 см, ширину 3-9 см и толщину 2-3 см. Железа состоит из трех частей. Самой широкой является голова. Он окружен большой подковообразной кишкой.
Далее, более узкая, голова входит в железу тела, а тело — в еще более узкий хвост. Все эти части — голова, тело и хвост — плавно сменяют друг друга справа налево. Кроме небольшого сужения между шейкой, головкой и телом поджелудочной железы, между ними нет четких анатомических ориентиров.
Поджелудочная железа прилегает к заднему краю брюшной стенки на уровне грудных JX-XII и поясничных I-II позвонков. Он выступает в переднюю брюшную стенку на 5-10 см выше носа. Одна треть его лежит справа от центральной вертикальной линии позвоночника, остальные две трети — слева от этой линии. Железы расположены вне брюшной полости, за пределами брюшины.
Как и другие железистые органы, поджелудочная железа представлена слоями и паренхимой.Слой. -Скелет из соединительной ткани. Его функцию выполняет в основном брюшина, которая покрывает переднюю и нижнюю поверхность железы. Вся железа покрыта тонкой, почти невидимой капсулой. От этой капсулы в толще железы отходит перегородка или трапеция, которая делит паренхиму на доли.
Вещество. -Функциональная ткань железы. Паренхима состоит из светлых лучей, небольших круглых групп панкреатических клеток. Эти клетки выделяют панкреатический или поджелудочный сок. Каждый шип имеет небольшую выходную трубку, через которую вытекает сок.
Меньшие протоки соединяются с большими протоками. А самый большой, главный или вихревой проток, тянется через хвост, тело и цефалические железы и ведет к 12-перстной кишке, большой двенадцатиперстной кишке или альвеолярному сосочку с отверстиями в загородке.
Ранее он соединялся с желчным протоком, общим желчным протоком. Выход в фатеров сосок снабжен одонтоидным клапаном или сфинктером, который регулирует выделение желчи и панкреатического сока в двенадцатиперстную кишку. Однако у некоторых людей желчные протоки и слизистая оболочка глоточных сосочков имеют разные отверстия.
Помимо главного протока, в головке железы имеется дополнительный проток, или сантолини. Опять же, возможны вариации. В большинстве случаев главный и дополнительный протоки сливаются в толще головки. Однако проток Санторини ведет в двенадцатиперстную кишку самостоятельно через небольшое дуоденальное отверстие в двенадцатиперстную кишку. Трубопровода на Санторини может не быть, и это правило.
Поджелудочная железа выделяет в течение дня1,5-2 литра сока. Помимо воды, он содержит соли натрия и калия, а также бикарбонат для подщелачивания кислого содержимого двенадцатиперстной кишки, поступающего из желудка.
Однако основными компонентами панкреатического сока являются ферменты — трипсин и химотрипсин, амилаза, липаза и нуклеаза. Эти ферменты расщепляют белки (протеолиз), жиры (липолиз) и сахара (гликолиз). Под действием этих ферментов крупные пищевые соединения расщепляются на промежуточные продукты.
Заболевания и симптомы
Воспаление поджелудочной железы, панкреатит, развивается в основном на фонеДругие заболевания. Другие заболевания пищеварительной системы — холецистит, гастродуоденит. Заболевания бывают острыми и хроническими. В основе воспалительного процесса лежит механизм аутолиза желез. Нормальные протеолитические ферменты (трипсин, химотрипсин) секретируются в неактивном состоянии и активируются в двенадцатиперстной кишке.
При заболеваниях желудочно-кишечного тракта часто наблюдается рефлюкс, попадание содержимого двенадцатиперстной кишки в проток поджелудочной железы. Протеолитические ферменты, активированные в двенадцатиперстной кишке, переваривают собственные железы.
Особые признаки панкреатита. -Эпигастральные спазмы. При хроническом панкреатите она мучительна и непреодолима. Пациенты жалуются на потерю аппетита и тошноту после еды. Недостаток панкреатического сока приводит к брожению в кишечнике.
Это проявляется метеоризмом, спазмами, спорадическими болями в животе и частыми недоброкачественными кандидами (панкреатогенная диарея). Пациенты сами ограничивают прием пищи из-за болей и дискомфорта в области пищеварения. Это усугубляет существующую слабость.
Боли при остром панкреатите.Он горячий и интенсивный. Существует характерная связь между болью и обильным потреблением жирной жареной пищи и алкоголя. Именно поэтому панкреатит часто возникает после праздников. Голодание в сочетании с воздействием холода на верхнюю часть живота при протрузии поджелудочной железы приводит к улучшению здоровья. Наклон туловища вперед также уменьшает боль.
Боль сопровождается интоксикацией, лихорадкой до 38°C и обезвоживанием вследствие многократной рвоты и диареи. Ферменты из паренхимы железы поступают в кровь в большом количестве. Это может привести к шоку (ферментный шок) из-за угнетения сердечной деятельности.
Рак поджелудочной железы также протекает тяжело и сопровождается прогрессирующим ухудшением состояния с сильными болями, потерей веса и вторичным поражением других органов.
Что касается эндокринного аппарата, то наиболее уязвимыми являются бета-клетки, секретирующие инсулин. Дефицит этого гормона приводит к истинному сахарному диабету с гипергликемией (повышенным содержанием сахара в крови) и другими видами метаболических нарушений.
Употребление пищи запрещено. Процесс пищеварения может вызвать более сильную боль, тошноту и рвоту. Затем диета снижает выработку ферментов, которые усиливают воспалительную реакцию и боль. Вы должны поститься в течение трех дней. Вы можете пить чистую воду без газа.
Боль при гастрите
Острое или хроническое воспаление желудка часто вызывает боль в левой верхней доле живота. Жгучая или колющая боль может усиливаться после еды или голода. Подобные ощущения также возникают при язве желудка и двенадцатиперстной кишки.
Если желчный пузырь формируется в желчном пузыре, иногда могут возникать мучительные спазмы. Сильная острая боль длится около двух часов. Если кризис затягивается, это указывает на холецистит (воспаление желчного пузыря) или холангит (заболевание желчных протоков). Холецистит часто ассоциируется с холециститом. Боли в желчных путях (печени) проявляются в виде острой боли в верхней части живота и возникают редко. В зависимости от тяжести заболевания они могут возникать часто или редко. Жирная пища вызывает болезненные кризы при заболеваниях желчного пузыря и поджелудочной железы.
Брюшная стенка
Когда болит брюшная стенка, болезненные ощущения исходят не из глубины, а ближе к поверхности живота. Однако это состояние может наблюдаться в начале болевого панкреатического криза.
Разрыв, перфорация или разрыв органа в брюшной полости вызывает невыносимую боль. Пациенты страдают от перитонита, мышечного напряжения, тошноты, рвоты и лихорадки. Содержимое пораженного органа выводится в брюшную полость.
Боль при инфаркте
Боль при угрожающих жизни состояниях, таких как инфаркт миокарда, перемещается в верхнюю часть живота и окружена болью в поджелудочной железе. Для правильной диагностики пациенту всегда делают ЭКГ.
Человек может испытывать незначительный дискомфорт или, наоборот, невыносимую боль. Различные заболевания поджелудочной железы могут вызывать боль. Она может быть непрерывной или прерывистой, но почти всегда более интенсивной после еды. Симптомы одинаковы у мужчин и женщин. Наиболее распространенными заболеваниями являются рак и панкреатит. Они требуют серьезного и комплексного лечения.








