Чаще всего кровотечение возникает на 28-32 неделе беременности, когда подготовительная деятельность в нижней части матки более интенсивна. Однако одна из пяти беременных женщин с диагнозом «предлежание плаценты» сообщает о кровотечении на ранних сроках (16-28 недель беременности).
Плодовые оболочки и плацента
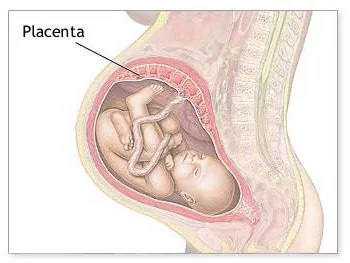
Трофобластические изменения. В начале второго месяца эмбрионального развития трофобласт имеет многочисленные вторичные и третичные ворсины, придающие ему радиальный вид. Ворсинки укореняются в мезодерме хориоаллантоидной пластинки. В течение следующих нескольких месяцев из лоз, уже имеющихся в окружающих ямках и интерстициальных пространствах, вырастают многочисленные мелкие ветви. Первоначально эти новообразованные ворсины примитивны, но к началу четвертого месяца клетки цитотрофобласта и некоторые соединительнотканные клетки исчезают. Потеря клеток цитотрофобласта начинается с маленьких ворсин и переходит в более крупные ворсины. Некоторые элементы цитотрофобласта остаются в крупных ворсинах, но не участвуют в обмене между двумя системами кровообращения.
Хорионические ворсины и долевые оболочки. В первые недели развития ворсинки покрывают всю поверхность кожи. По мере прогрессирования беременности ворсины плодного полюса продолжают расти, образуя ворсины хориона. Ворсинки противоположного полюса дегенерируют, образуя к третьему месяцу гладкую ворсину хориона.
Разница в строении плода и противоположного полюса отражается в структуре децидуальной мембраны, которая является функциональным слоем эндометрия и отбрасывается при рождении. Основной децидуальный слой децидуальной мембраны над гребнем подвздошной кости состоит из сплошного слоя крупных децидуальных клеток, заполненных липидами и включениями гликогена. Децидуальный слой над противоположным полюсом плода называется децидуальной оболочкой фолликула. По мере увеличения размеров хориоаллантоической мембраны этот слой растягивается и дегенерирует. Единственной частью кожи, участвующей в процессе метаболизма, является хориоаллантоидная кожа, которая вместе с долевой оболочкой образует плаценту. Амниотический мешок и хориальные ворсины сливаются, образуя амниотическую кортикальную оболочку, которая исключает хориальную полость. Эта мембрана разрывается при рождении.
Структура плаценты
В начале четвертого месяца плацента делится на две части. Фетальная часть, образованная хорионическими ворсинами хориоаллантоидной мембраны, и материнская часть, образованная долевыми мембранами. На четвертом и пятом месяцах лиственная оболочка образует многочисленные лиственные перегородки. Они простираются в межжелудочковое пространство, но не достигают хориоаллантоидных ворсин. Вследствие развития перегородки плацента делится на множество отделов.
По мере роста плода и расширения матки растет и плацента. Ее поверхность увеличивается пропорционально поверхности матки, и в конце беременности плацента покрывает около 15-30% внутренней поверхности матки. Увеличение толщины плаценты связано с разветвлением существующих ворсин хориона, а не с дальнейшим проникновением в ткани матки.
В конце беременности плацента приобретает форму диска диаметром 15-25 см, толщиной около 3 см и весом 500-600 г. Он отторгается от стенки матки при рождении и изгоняется из полости матки примерно через 30 минут после родов.
Главные функции плаценты
Обмен такими газами, как углекислый газ, кислород и угарный газ, происходит путем простой диффузии. Поскольку плод поглощает 20-30 мл кислорода из крови родителей матери каждую минуту, очевидно, что даже малейшее прекращение подачи кислорода может быть фатальным для плода. Обмен питательных веществ и электролитов, таких как аминокислоты, свободные жирные кислоты, углеводы и витамины, происходит интенсивно и увеличивается с увеличением количества недель беременности.
В конце четвертого месяца плацента вырабатывает достаточно прогестерона для поддержания беременности в случае удаления лютеинового тела или его дисфункции. Помимо прогестерона, во время беременности плацента увеличивает количество эстрогена (в основном эстриола), достигая пикового уровня в конце беременности. Высокий уровень эстрогена стимулирует рост матки и молочных желез.
Синцитиотрофобласт также производит хорионический гонадотропин человека (ХГЧ), который действует подобно лютеинизирующему гормону передней доли гипофиза. Этот гормон выделяется в моче матери, и его наличие на ранних сроках беременности используется в качестве индикатора. Еще один гормон, вырабатываемый плацентой, — соматомастропин (плацентарный лактоген). Это вещество похоже на гормон роста и обеспечивает приоритетное использование плодом глюкозы из крови матери, таким образом, действуя в некоторой степени как диабетическое средство для матери.
Диагностировать это заболевание зачастую несложно. Диагноз обычно ставится на поздних сроках беременности на основании жалоб на периодические безболезненные кровотечения.
Содержание
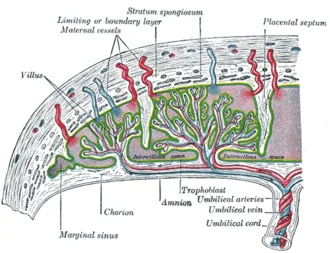

Плацента чаще всего формируется в слизистой оболочке задней стенки матки из эндометрия и цитотрофобластического слоя. Слои плаценты (от матки до плода — гистологически):.
- Децидуа — трансформированный эндометрий (с децидуальными клетками, богатыми гликогеном),
- Фибриноид Рора (слой Лантганса),
- Трофобласт, покрывающий лакуны и врастающий в стенки спиральных артерий, предотвращающий их сокращение,
- Лакуны, заполненные кровью,
- Синцитиотрофобласт (многоядерный симпласт, покрывающий цитотрофобласт),
- Цитотрофобласт (отдельные клетки, образующие синцитий и секретирующие БАВ),
- Строма (соединительная ткань, содержащая сосуды, клетки Кащенко-Гофбауэра — макрофаги),
- Амнион (на плаценте больше синтезирует околоплодные воды, внеплацентарный — адсорбирует).
Между плодом и материнской частью плаценты, которая является основной фракцией, имеется углубление, заполненное материнской кровью. Эта часть плаценты отделена от долевой перегородки на 15-20 чашеобразных пространств (котиледонов). Каждый котиледон содержит основную ветвь, состоящую из фетальных пупочных сосудов, которые далее разветвляются на несколько хориоаллантоидных ворсинок, образующих поверхность котиледона (обозначены как Villus). Благодаря барьеру плаценты материнский и плодный кровотоки не соприкасаются друг с другом. Обмен материалами происходит путем диффузии, осмоса или активного транспорта. Когда сердце ребенка начинает биться с третьей недели беременности, плод снабжается кислородом и питательными веществами через «плаценту». К 12 неделям беременности это образование не имеет определенной структуры, а к 6 неделям беременности оно располагается вокруг всего плода. -Она расположена вокруг всего плода и называется хориальной ворсиной, а «плацента» появляется на 3-6 неделе беременности.
Функции
Плацента образует плацентарный гематопоэтический барьер, который морфологически представлен слоем эмбриональных сосудистых эндотелиальных клеток, их базальной мембраной, слоем рыхлой соединительной ткани перикарда, базальной мембраной трофобласта и трофобластической мембраной. Эмбриональные сосуды, разветвляющиеся на мелкие капилляры в плаценте, образуют (вместе с поддерживающей тканью) хориоаллантоидные ворсины, погруженные в материнские ворсины, наполненные кровью. Плацента выполняет следующие функции
Газообменная
Кислород из крови матери попадает в кровь плода по простому закону диффузии — углекислый газ переносится в обратном направлении.
Трофическая и выделительная
Через плаценту плод получает воду, электролиты, питательные вещества, минералы и витамины — плацента также участвует в удалении метаболитов (мочевины, креатинина и креатина) посредством активного и пассивного транспорта.
Гормональная
Плацента играет роль железы эндометрия: она производит хорионический гонадотропин, который поддерживает функциональную активность плаценты и стимулирует выработку большого количества прогестерона из corpus luteum, плацентарного лактогена, играющего важную роль в созревании и развитии Пролактин во время беременности и подготовки к беременности — стимулирует рост эндометрия и предотвращает появление новых яйцеклеток, вызывая увеличение эндометрия — прогестерон. Кроме того, плацента может выделять тестостерон, серотонин, релаксин и другие гормоны.
Защитная
Плацента обладает иммунными свойствами — она передает материнские антитела плоду и тем самым обеспечивает иммунную защиту. Некоторые антитела пересекают плаценту и защищают плод. Плацента играет роль в регулировании и развитии иммунной системы матери и плода. В то же время это предотвращает возникновение иммунных конфликтов между организмом матери и ребенка — иммунные клетки матери, распознав инородное тело, могут отторгнуть эмбрион. Плацента поглощает определенные вещества, циркулирующие в крови матери, и не дает им попасть в кровь плода. Однако плацента не защищает плод от некоторых наркотиков, лекарств, алкоголя, никотина и вирусов.
Плацента человека
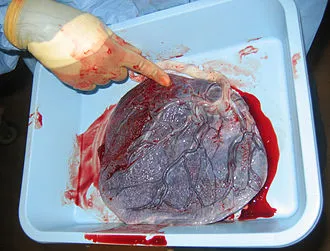

Плацента человека — это гематопоэтическая плацента, дискоидная плацента. Материнская кровь циркулирует по тонким щипцам, содержащим капилляры плода.
В отечественной промышленности с 1930-х годов В.П. Филатовым были разработаны и выпускались плацентарные экстракты и препараты плацентарной взвеси. Препараты плаценты активно используются в фармакологии.
Стволовые клетки можно получить из пуповинной крови и плаценты2, хранящихся в банках пуповинной крови. Теоретически стволовые клетки могут быть использованы впоследствии их владельцами для лечения таких серьезных заболеваний, как диабет, инсульт, аутизм, неврологические расстройства и заболевания крови.
Экстракты плаценты также обладают антибактериальными и противовирусными свойствами. Действие продуктов из плаценты сочетается с обеспечением организма необходимыми субстратами (витамины, аминокислоты), что позволяет стимулировать организм, не истощая энергетические, пластические и другие ресурсы. Благодаря наличию в плаценте аминокислот, ферментов, микроэлементов и уникальных биологически активных веществ, особенно белковых модуляторов, плацентарные препараты активизируют «спящие» клетки взрослого организма, что в конечном итоге приводит к их размножению, регенерации и клеточному обновлению., причем источник реанимации не был определен в течение 26 дней.
В некоторых странах предлагают забрать плаценту домой и закопать ее под деревом. Это обычная практика во многих частях мира и является неучтенным источником на 26 дней.
Плацента занимает последнее, детское положение. П. обычно не содержит микроорганизмов. В случае заболевания матери такие возбудители, как сифилис, туберкулез, гепатит В, герпес, цитомегаловирус, СПИД, токсоплазмоз и трипаносомоз, могут попасть в плод через P… В порядке возрастания: …. Словарь по микробиологии
ПРИЧИНЫ АНОМАЛИЙ
Основной причиной аномалий плаценты являются изменения во внутренней стенке матки, которые препятствуют прикреплению оплодотворенной яйцеклетки.
Эти изменения чаще всего вызваны прерыванием матки, выкидышем или воспалением матки, вызванным инфекцией, передающейся половым путем. Кроме того, к развитию таких плацентарных аномалий могут предрасполагать такие нарушения, как деформация полости матки вследствие врожденных аномалий или приобретенных причин, например, фибромиомы матки (доброкачественные опухоли матки).
Предлежание плаценты может также возникнуть у женщин, страдающих тяжелыми заболеваниями сердца, печени и почек в результате непроходимости органов малого таза, включая матку. Это означает, что в результате этих заболеваний стенки матки есть участки матки, которые более плохо пропотевают, чем другие участки.
Предлежание плаценты почти в три раза чаще встречается при повторных родах, чем у женщин, беременных первым ребенком. Это можно объяснить «бременем болезней», которое приобретают женщины к возрасту вторых родов, включая гинекологические.
Существует мнение, что такая патология плаценты может быть связана с нарушением определенных функций самого плода, в результате чего он не может прикрепиться к наиболее благоприятной части матки и начинает развиваться в нижней части Матка.
Очень часто предлежание плаценты может сочетаться с плотным прикреплением плаценты, что затрудняет самостоятельное отделение плаценты после родов.
Следует отметить, что диагноз предлежания плаценты является очень точным только ближе к родам, за исключением его центрального варианта, так как плацента может менять положение. Это связано с тем же явлением, что и «миграция» плаценты: когда нижняя часть матки растягивается в конце беременности и при родах, плацента отделяется от эндосперма и не вмешивается в нормальную жизнь. Рождение.
СИМПТОМЫ И ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Основным осложнением и единственным симптомом предлежания плаценты является кровотечение. В зависимости от типа заболевания, кровотечение может впервые возникнуть во время беременности или родов. Например, при центральном расположении плаценты (полное состояние) кровотечение часто начинается в начале второго триместра — при боковом и пограничном вариантах оно начинается в третьем триместре или сразу после рождения. Тяжесть кровоизлияния зависит от типа симптомов. Кровотечение, как правило, более тяжелое при полном, чем при неполном предлежании.
Чаще всего кровотечение возникает на 28-32 неделе беременности, когда подготовительная деятельность в нижней части матки более интенсивна. Однако одна из пяти беременных женщин с диагнозом «предлежание плаценты» сообщает о кровотечении на ранних сроках (16-28 недель беременности).
Что вызывает плацентарное кровотечение? Во время беременности размер матки постоянно увеличивается. До зачатия она сравнима с размером спичечного коробка, а к концу беременности матка весит до 1000 г, ее размер соответствует размеру плода вместе с амниотической жидкостью и оболочками. Это увеличение достигается главным образом за счет увеличения объема каждого волокна, образующего стенку матки. Однако наибольшее изменение размеров происходит в нижней части матки, которая расширяется по мере приближения даты родов. Поэтому, когда плацента находится в этой области, процесс «миграции» происходит очень быстро, и неэластичная ткань плаценты не успевает адаптироваться к быстро меняющимся размерам стенки под маткой, в результате чего плацента отделяется на более или менее длинные расстояния. В месте разделения происходит повреждение сосудов, что приводит к кровоизлиянию.
Продромальное плацентарное кровотечение имеет уникальные характеристики. Она всегда внешняя. Это означает, что кровь вытекает из шейки матки и не скапливается в виде гематомы между стенкой матки и плацентой.
Такое кровоизлияние всегда начинается внезапно, обычно без видимых внешних причин и не сопровождается болевыми ощущениями. Это отличает их от кровотечений, связанных с прерыванием беременности на ранних сроках, когда помимо кровотечения всегда присутствуют судорожные боли.
Кровотечение часто начинается ночью в состоянии покоя («проснуться в луже крови»). Когда кровотечение возникает, оно всегда появляется снова, с большей или меньшей частотой. И никогда нельзя предсказать, каким по силе и продолжительности будет следующее кровотечение.
После 26-28 недель беременности это кровотечение может быть спровоцировано физической нагрузкой, половым актом, повышением давления в брюшной полости (кашель, физические нагрузки, иногда гинекологический осмотр). Поэтому исследование стула женщины на наличие плацентарного предшественника должно проводиться со всеми предосторожностями в больнице, где в случае кровотечения может быть оказана неотложная помощь. Кровотечение само по себе представляет угрозу для жизни матери и ребенка.
При предлежании плаценты часто существует риск выкидыша. Это повышенное напряжение матки, боли в животе и пояснице. Нередко беременные женщины с такими плацентами страдают от низкого кровяного давления — постоянно пониженного кровяного давления. Низкое кровяное давление в таком случае снижает работоспособность, вызывает слабость, утомляемость, повышает вероятность обмороков и появления головных болей.
ДИАГНОСТИКА
Диагностировать это заболевание зачастую несложно. Диагноз обычно ставится на поздних сроках беременности на основании жалоб на периодические безболезненные кровотечения.
Врачи могут обнаружить аномальное положение плода в матке при осмотре или во время ультразвукового исследования. Кроме того, отмечается высокое расположение нижней части ребенка над входом в малый таз, так как нижняя часть ребенка не может опуститься в нижнюю часть матки из-за низкого расположения плаценты. Характерные признаки.
Конечно, сегодня врачи находятся в гораздо лучшем положении, чем их коллеги 20 или 30 лет назад. В те времена акушеры должны были ориентироваться только на эти признаки. Как только ультразвук был введен в широкую практику, проект стал намного проще. Метод является объективным и безопасным. Ультразвук позволяет с большой точностью определить расположение и движение плаценты. Для этого рекомендуется провести три ультразвуковых исследования в 16, 24-26 и 34-36 недель. Если УЗИ не показывает отклонений в положении плаценты, врач может выявить другие причины кровянистых выделений во время обследования. Это могут быть различные патологические процессы во влагалище или шейке матки.








