Существуют два наиболее распространенных заболевания детского и подросткового возраста, которые требуют дифференциально-диагностического поиска. Это болезнь Шибера и болезнь Осгуда-Шлаттера.
Сцинтиграфия костей скелета (остеосцинтиграфия)
Сцинтиграфия костей скелета (сцинтиграфия костей) — это исследование метаболизма костной ткани (РФС) с помощью радиофармацевтических препаратов (РФП), которые накапливаются в костях скелета. Радиофармацевтический препарат вводится внутривенно, и излучение от накопленного препарата принимается детектором в регистрирующем устройстве (гамма-камере).
- Подозрение на метастатическое поражение костей скелета
- Оценка результатов химиотерапии, гормональной или лучевой терапии
- Воспалительные заболевания костей и суставов
- Определение нестабильности компонентов протезов, воспалительных изменений в костях при протезировании суставов и позвоночника
- Травматические переломы костей скелета, в том числе стресс-переломы
- Метаболические заболевания костей
Что и как показывает сцинтиграфия костей скелета
Врачи используют сцинтиграфию для выявления медицинских состояний, недоступных для других методов диагностики.
- Причины необъяснимой боли в кости
- Скрытый перелом, который не виден на рентгеновском снимке
- Остеомиелит
- Рак костей
- Метастазирование в костях при раке других органов.
Он может использоваться для определения плана лечения рака, проверки эффективности лечения и информирования об изменениях в рецептах.
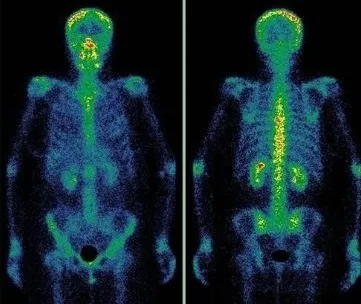
Скелетное заболевание диагностируется с помощью меченых фосфатных комплексов, которые прочно связаны с кристаллами гидроксиапатита и незрелым коллагеном. 99mTc используется в качестве метки с коротким периодом полураспада — всего шесть часов. Гамма-лучи выходят из организма и регистрируются детектором прибора, в результате чего получается электронное изображение.
Метастазы различных опухолей в кости
Многие опухоли метастазируют в кости. Рак молочной железы, простаты, легких и почек — наиболее часто подозреваемые опухоли скелета. Повышение ПСА (простат-специфического антигена), СА 15-3 и других онкомаркеров требует особого внимания. Плотность костной ткани следует контролировать после консервативного лечения или хирургической резекции опухоли. Сцинтиграфию можно проводить дважды каждые 6-8 месяцев, а затем каждые 1-2 года, если результаты нормальные.
Воспалительные и травматические изменений костной ткани
Сцинтиграфия позволяет определить степень воспаления костей и суставов по всему скелету даже на ранних стадиях заболевания. Рентгенограммы остеомиелита обычно показывают меньшую степень, чем реальное заболевание. Сцинтиграфия показывает фактический размер воспалительных поражений.
Он также может обнаружить переломы и оценить степень их заживления.
Переломы часто являются случайной находкой, например, переломы ребер у пациентов с прогрессирующим остеопорозом. Во многих случаях рентгенологическое исследование позволяет выявить нарушения целостности костей (переломы лопатки, ребер) на ранней стадии, если они отсутствуют.
Остеосцинтиграфия в ортопедии и вертебрологии
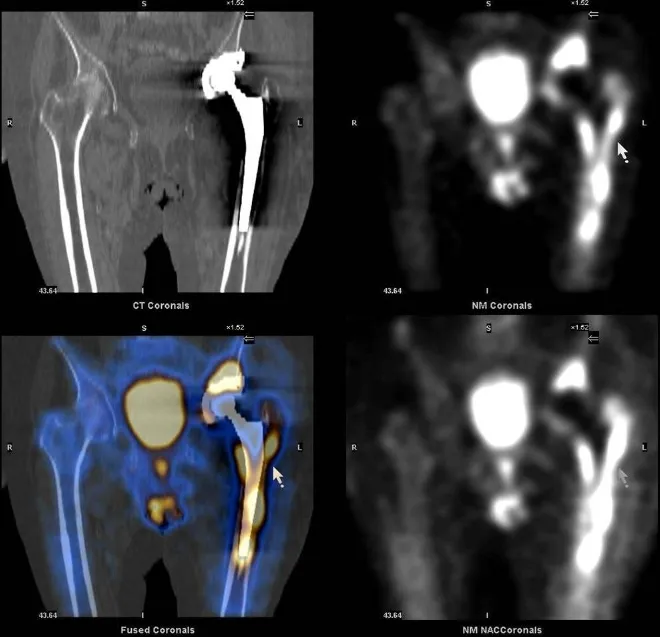
В случае суставных протезов или металлических конструкций позвоночника скелетная сцинтиграфия может быть надежно обнаружена.
- механическую нестабильность компонентов протеза (расшатывание)
- воспалительный процесс вокруг протеза или металлоконструкции
- интенсивность протекания воспалительного процесса в различных участках кости.
Дополнительная ОФЭКТ/КТ с анализом изображения по срезам позволяет наиболее точно выявить очаги поражения и своевременно провести необходимое лечение.
Преимущества ОФЭКТ/КТ перед плоской сцинтиграфией: сочетание изображений радионуклидов и компьютерной томографии обеспечивает отсутствие агрегации (срезовый анализ накопления радиофармпрепарата) и точную локализацию.
Особенности проведения сцинтиграфии костей
Радиофармпрепарат вводится пациенту внутривенно. Затем пациент должен выпить один литр питьевой воды в течение одного часа, чтобы улучшить накопление препарата в костях скелета и уменьшить лучевую нагрузку. Мочевой пузырь опорожняется непосредственно перед тестом.
Тест начинается через три часа после введения препарата. Пациент лежит на кушетке гамма-камеры. Гамма-камера просвечивает тело радиоактивными лучами, выявляя беспроводные линии костей и суставов.
Опытный радиолог выдает заключение в день исследования.
Сразу после постановки диагноза пациенты могут вернуться к своей обычной жизни. В первый день рекомендуется увеличить потребление жидкости.
Специальной подготовки к сцинтиграфии скелета не требуется.
Индекс массы тела (ИМТ) — это показатель, рассчитанный Адольфом Кватором, основателем научной статистики, в 1869 году. Он определяет соответствие между ростом и весом человека, выявляет недостаточный или избыточный вес и диагностирует ту или иную степень ожирения.
Денситометрия позвоночника
Денситометрия (поглощение рентгеновской энергии, DRA, ДРА) использует рентгеновские лучи для определения плотности костной ткани и обеспечивает риск перелома. Рентгеновская трубка прибора производит луч двойной энергии. Его «мягкие» и «твердые» компоненты по-разному поглощаются тканями организма и попадают на детектор. На основании размера, толщины и плотности костей, критерии T (данные пациента сравниваются с данными здорового молодого человека того же пола) и Z (возраст сравнивается с популяцией того же пола, вес и масса). Денситометрия — очень чувствительный метод, который может выявить минимальную потерю плотности костной ткани (до 2%) благодаря низкой погрешности измерений. Повторные плотности рекомендуется проводить раз в год на том же оборудовании, которое использовалось для первоначального теста.
Факторы риска развития остеопороза:
— Низкая плотность костной ткани
— Преждевременная менопауза (прекращение менструаций до 45 лет).
— Гипогонадизм (дефицит половых гормонов).
— Низкая масса тела (< 55 кг у женщин, < 70 кг у мужчин)
— Прием лекарств (например, глюкокортикоидов)
— Низкая физическая активность
— Недостаточное потребление кальция и витамина D
— Эндокринные заболевания (заболевания щитовидной железы, гиперпаратиреоз), ревматические заболевания
— Грудное вскармливание более 6-8 месяцев
— Количество беременностей (>3)
Показания к плотности поясничного отдела:.
- Женщины в возрасте 65 лет и старше
- Женщины в постменопаузе моложе 65 лет при наличии таких факторов риска, как низкая масса тела, предшествующие низкотравматичные переломы, наличие заболевания или прием препаратов, способствующих снижению костной массы
- Женщины в период перехода в постменопаузальный период с факторами риска: низкая масса тела, предшествующие низкотравматичные переломы, прием препаратов, способствующих снижению костной массы
- Мужчины в возрасте 70 лет и старше
- Мужчины моложе 70лет с факторами риска переломов: низкая масса тела, предшествующие низкотравматичные переломы, наличие заболевания или прием препаратов, способствующих снижению костной массы
- Взрослые с переломами при минимальной травме в анамнезе
- Взрослые с заболеваниями или состояниями, приводящими к снижению МПК
- Все пациенты, кому назначена терапия глюкокортикоидами или другими препаратами, снижающими МПК
- Все пациенты, которым планируется назначение антиостеопоротической терапии
- Все пациенты, которым проводится терапия остеопороза, для контроля её эффективности
- Женщины, прекратившие прием препаратов заместительной гормонотерапии
Методика исследования :
Перед проведением плотности пациент сообщает свой рост и вес. Одежда с металлическими деталями (пуговицы, пряжки, застежки) должна быть снята. Во время плотности пациент лежит на специальном столе в положении приподнятой сосны, а ноги прикреплены к специальному кубу, согнутому в тазобедренных и коленных суставах. Рентгеновские лучи используются для сканирования четырех поясничных позвонков (с первого по четвертый), а специальные датчики измеряют поглощение проходящих лучей, на основании чего строится график. Если невозможно измерить все четыре позвонка, можно использовать три или два. Анатомические изменения могут быть исключены из анализа, если они явно патологические и не интерпретируются в системе, или если разница между анализируемым позвонком и соседним превышает 1,0 SD. Density рассчитывает плотность костной ткани тела позвонка.
Плотность поясничного отдела позвоночника не требует предварительной подготовки. Сам процесс совершенно безболезненный. Тест занимает всего 2-3 минуты.
Питайтесь как обычно, но прекратите принимать кальциевые добавки по крайней мере за день до теста. Носите широкую, удобную одежду без металлических замков, ремней и пуговиц.
Сообщите своему врачу, если вы недавно проходили бариевую или компьютерную томографию (КТ) или радиоизотопное сканирование. Возможно, вам придется подождать 7-10 дней до сканирования.
Сообщите своему врачу, если существует небольшая вероятность беременности.
Дозировка: 0,03 мсв.
КОСТНАЯ ДЕНСИТОМЕТРИЯ — ЭТО НЕИНВАЗИВНОЕ И АБСОЛЮТНО БЕЗБОЛЕЗНЕННОЕ ОБСЛЕДОВАНИЕ, НАПОМИНАЮЩЕЕ ВСЕМ НАМ ЗНАКОМУЮ РЕНТГЕНОГРАФИЮ.
Кардиостимуляторы не являются противопоказанием к типичной плотности.
Противопоказаниями к проведению программы полного тела являются беременность, кормление грудью, наличие стентов и кардиостимуляторов.
Противопоказания к плотности поясничного отдела позвоночника:.
Кальций поступает в организм через пищу. Как сбалансировать свой рацион, какие продукты содержат этот важный элемент и какое оптимальное количество необходимо для нормальной жизни? Расскажите нам об этом в этой статье.
Что произойдет, если я не получу достаточного количества кальция?

В течение длительного времени вы не будете замечать недостатка кальция в организме. Кальций покидает ваши кости почти незаметно.
Вы можете заподозрить дефицит кальция, если у вас:.
- Постоянно или периодически “болят” кости: руки-ноги «выкручивает», спину – «ломит»;
- Зависимость от метеоусловий;
- Покатость плеч, сгорбленность;
- Необоснованная потеря веса;
- Мышечные спазмы и судороги;
- Ломаются и слоятся ногти и волосы;
- Появилась седина, а вам нет и 30 лет;
- Повышенная чувствительность зубов, пародонтоз;
- Тахикардия;
- Упадок сил;
- Начались покалывания и онемение в руках;
- Внезапно изменился голос.
Эти симптомы должны подтолкнуть вас или вашего врача к проверке метаболизма металлов в организме, как ранние признаки проблемы обмена кальция. Сделать это очень просто — проведите полный анализ минерального обмена. Рекомендуется принимать его вместе с витамином D. Это помогает увидеть истинную причину дефицита кальция.
Уровень кальция также должен быть специально проверен, если
- Курите. Химические элементы ,которые входят в состав сигарет замещают кальций в кости и блокируют выработку витамина Д;
- Употребляете алкоголь. Он разрушает молекулы кальция, а дальше выводит их из тела;
- Каждый день пьете кофе. Кофеин увеличивает кислоту и щелочь в крови. Чтобы уменьшить их концентрацию, организм из костей посылает кальций в кровь. Кроме того, кофе содержит соединения, которые вместе с кальцием образуют оксалат кальция, основной компонент камней в почках;
- Голодаете или сидите на диетах. Кальций в нужном количестве не попадает в организм, а значит процесс перекачивания кальция из костей в кровь ускоряется;
- Мало гуляете и двигаетесь. Без солнечного света витамин Д, который нужен для усвоения кальция, кожей не синтезируется;
- Любите есть сладкую и соленую пищу. Соль, сахар и “быстрые” углеводы тормозят процесс всасывания кальция в кишечнике из еды в кровь;
- Вегетарианец, веган или исключаете пищу животного происхождения. Так уже получилось, что молочка — лидер по содержанию кальция. Исключая ее из рациона, вы теряете большой источник кальция. Также у тех, кто не ест продукты животного происхождения чаще всего снижен витамин Д и фосфора, главных партнеров кальция.
Причиной этого состояния является кальций. Довольно распространенной причиной бесплодия у мужчин является недостаток кальция в организме.
Если кальций не усваивается или не поступает в организм должным образом, то через 15 лет могут возникнуть переломы.
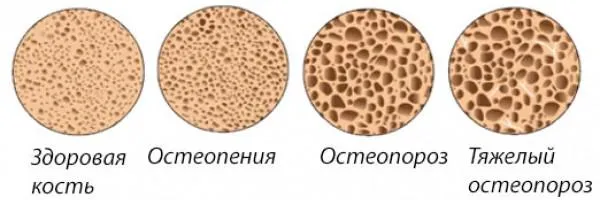
Остеопороз
Основным заболеванием, вызванным дефицитом кальция, является остеопороз. Это заболевание, которое влияет на структуру и прочность костей и повышает риск переломов. Остеопороз является одной из четырех основных причин смертности и инвалидности. Помимо остеопороза, первые четыре места занимают сердечно-сосудистые заболевания, диабет и злокачественные опухоли.
Ранних симптомов остеопороза не существует — процесс разрушения костей может длиться десятилетиями. Его основным симптомом является перелом при незначительной травме или ее отсутствии.
Почему болезнь опасна?
Его редко диагностируют на ранних стадиях и редко лечат из-за отсутствия симптомов. Многие люди считают, что если нет боли, то нет и болезни.
Неправильно воспринимать остеопороз как возрастное заболевание. Да, большинство зарегистрированных пациентов старше 50 лет. Однако впервые заболевание проявляется в возрасте 25-35 лет.
Согласно российским рекомендациям, риск развития остеопороза и переломов должен оцениваться у всех женщин и мужчин старше 50 лет. Однако если есть риск развития остеопороза, врачи советуют в этом возрасте проверяться не реже одного раза в год.
Вы можете считаться подверженным риску развития остеопороза, если
- В вашей семье ранее диагностировали остеопороз;
- Вы относитесь к группе риска дефицита кальция;
- У вас были переломы, когда вы легонько ударились или упали с небольшой высоты;
- Менопауза наступила раньше 45 лет;
- Вы принимаете препараты (стероиды) для лечения астмы, артрита или кишечных заболеваний. Или если вы пьете антидепрессанты, противосудорожные лекарства более месяца;
- Вы женщина и у вас нерегулярный цикл;
- У вас точно диагностировали гормональный сбой.
Если хотя бы один из этих пунктов относится к вам, рекомендуется пройти тестирование для оценки метаболизма металлов. Это позволит оценить усвоение, транспортировку и высвобождение кальция, фосфора и магния в костях и крови. Не забудьте добавить анализ на витамин D. Пройдите обследование и обратитесь к врачу (терапевту или остеопату). В зависимости от результатов будет назначено или скорректировано правильное лечение.
Чем опасен избыток кальция?

Существует мнение, что слишком много кальция — это плохо. Неправда. Длительное повышение уровня кальция может быть незаметным, но оно может значительно увеличить риск.
- образования камней в почках, желчном и мочевом пузырях;
- образования камней в почках, желчном и мочевом пузырях;
- язвы желудка;
- гипертонии;
- сужения сосудов;
- болезней сердца.
Люди могут испытывать симптомы, но они настолько специфичны, что трудно сомневаться в диагнозе. Симптомы включают: a) высокий риск развития проблем с уровнем кальция, напр.
- боли в мышцах и костях;
- учащенное/обильное мочеиспускание;
- жажда;
- кожный зуд;
- боли в животе, запоры;
- слабость и быстрая утомляемость;
- подавленное настроение и снижение памяти;
- тошнота, рвота и потеря аппетита;
- необъяснимое снижение веса.
К сожалению, распространенная «доставка» кальциевых добавок для профилактики часто может нанести вред здоровью человека. Люди, принимающие такие добавки, превышают дозу кальция. К кальциевым добавкам следует относиться как к настоящим лекарствам. Их нельзя принимать без рецепта врача, не обращая внимания на дозировку и не зная точного количества необходимого кальция.








